Sociaal en cultureel rapport 1974
(1974)– Sociaal en cultureel rapport 1974–
[pagina 63]
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Deel III Terreinen van Sociaal en Cultureel Welzijn | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
[pagina 65]
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
§1 GezondheidstoestandHet gemiddeld aantal te verwachten levensjaren bij de geboorte is sterk toegenomen. Voor mannen was dit in het begin van deze eeuw 51,0 jaar, in de periode 1966/1970 71,0 jaar. Vrouwen leven gemiddeld langer: 53,4 jaar in de periode 1900/1909, 76,7 jaar in 1966/1970. De levensverwachting is in Nederland op Zweden na het hoogst ter wereld.
Sinds het begin der zestiger jaren echter neemt de levensverwachting bij de geboorte voor mannen af, van 71,4 in de periode 1956/1960 tot 71,0 in 1966/1970. Naast de levensverwachting dient bij de beoordeling van de sterfte aandacht te worden geschonken aan leeftijdsspecifieke sterftecijfers naar geslacht. Daaruit blijkt onder meer, dat bij mannen ouder dan 55 jaar sterftestijgingen optreden sinds het begin der vijftiger jaren; sinds het begin der zestiger jaren ook voor mannen van 35 jaar en ouder. Voor vrouwen treden leeftijdsspecifieke sterftestijgingen op in de periode 1966/1970 in de leeftijdscategorieën 10-24 jaar, 45-49 jaar en 80 jaar en ouder. De hart- en vaatziekten vormen de belangrijkste doodsoorzaak, gevolgd door kwaadaardige nieuwvormingen. Ziekten der ademhalingsorganen en ongevallen | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
[pagina 66]
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
nemen de derde respectievelijk vierde plaats in. Grafiek 6.1 geeft een inzicht in de ontwikkeling van het patroon van doodsoorzaken sinds het begin van deze eeuw. Daaruit blijkt, dat sommige doodsoorzaken een gunstige ontwikkeling vertonen (bijvoorbeeld infectieziekten), andere een ongunstige (bijvoorbeeld hart- en vaatziekten). Uiteraard varieert de belangrijkheid van de doodsoorzaken naar gelang de leeftijdsgroep. Voor jongeren tot 35 jaar zijn (verkeers)ongevallen de belangrijkste oorzaak, vanaf het vijftigste jaar de hart- en vaatziekten; voor mannen reeds vanaf het veertigste jaar. Vrouwen in de leeftijdsgroep van 30-64 jaar overlijden het meest ten gevolge van kwaadaardige nieuwvormingen. Alhoewel de sterfte aanwijzing is voor een fataal verloop van het ziekteproces en daarmee exponent is van een zich wijzigend ziektepatroon, biedt zij slechts een beperkt inzicht in de gezondheidstoestand. In ontwikkelde landen die reeds een sterke medisch-wetenschappelijke ontwikkeling hebben doorgemaakt, is de aandacht meer komen te liggen op de gezondheid c.q. ziekte tijdens het leven. In plaats van te vragen: hoe lang leven wij? is het belangrijker te weten: hoe gezond zijn wij tijdens ons (langere) leven. Het is echter moeilijk om hierover exacte uitspraken te doen. Niet elke ziekte wordt geregistreerd, ook bijvoorbeeld omdat zij niet door de patiënt onderkend wordt of omdat men niet voor elke ziekte een arts raadpleegt. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
De lichamelijke gezondheidstoestandDe traditionele volksziekten zoals tuberculose en andere infectieziekten zijn sinds geruime tijd niet meer het belangrijkste probleem met betrekking tot de Nederlandse volksgezondheid. Het aantal nieuwe gevallen van tuberculose per 100 000 der bevolking is gedaald van 64 (1958) tot 19 (1971). Men kan derhalve stellen, dat tuberculose in Nederland welhaast volledig is uitgebannen. Dit succes ten aanzien van de tuberculose is behalve aan verbeterde hygiënische omstandigheden, betere voeding, betere medicijnen etc. toe te schrijven aan de georganiseerde tuberculosebestrijding. Het bevolkingsonderzoek op tuberculose zoals dat door het Centraal College wordt uitgevoerd, speelt daarbij een belangrijke rol. Zoals ook uit het doodsoorzakenpatroon is af te leiden, zijn echter andere ziekten meer op de voorgrond getreden. Ziekten der bloedsomlooporganen en kwaadaardige nieuwvormingen hebben de aandacht. OliemansGa naar voetnoot1 bijvoorbeeld registreerde op 1 000 huisarts-patiënten 15 gevallen van nieuwvormingen en 90 van ziekten van bloedsomlooporganen. Aangezien de registratie van huisartspraktijkgegevens pas op gang is gekomen, is vergelijking van deze gegevens over langere tijd nog nauwelijks mogelijk. Van een algemene toename van het vóórkomen van deze ziekten ook in de huisartsenpraktijk kan echter wel worden gesproken. Het meest echter komen in de huisartsenpraktijk ziekten der ademhalingsorganen voor (waaronder keelpijn, hoesten etc.) Ook in de ziekenhuizen nemen deze de belangrijkste plaats in, hetgeen vooral te wijten is aan ‘tonsillenkinderen’ (amandeloperaties). In volgorde van belangrijkheid worden in de ziekenhuizen de volgende diagnoses gesteld: ziekten der ademhalingsorganen (14,2% der klinische morbiditeit), ziekten van de spijsverteringsorganen (10,4%), ziekten der urinewegen en geslachtsorganen (8,4%), ziekten van de bloedsomlooporganen (eveneens 8,4%), ongevallen, vergiftigingen en geweld (7,8%) en nieuwvormingen (6,8%)Ga naar voetnoot2. Naast gegevens over specifieke ziekten is het mogelijk een globaal beeld te geven | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
[pagina 67]
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
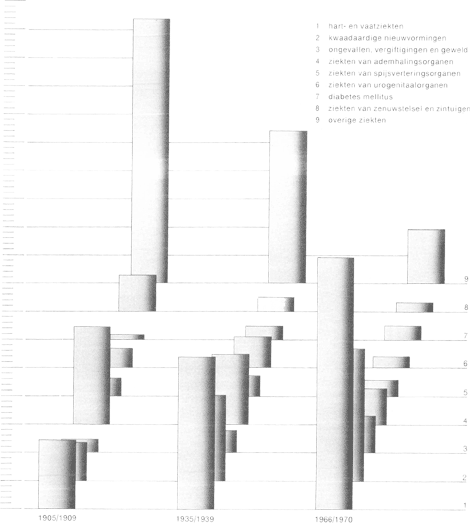 Grafiek 6.1 Doodsoorzakenpatroon, in drie perioden, in percentages van de totale sterfte
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
[pagina 68]
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
over de algemene gezondheidstoestand van de Nederlandse bevolking. Recent onderzoekGa naar voetnoot3 heeft uitgewezen, dat 8,7% van de Nederlanders van 5 jaar en ouder naar schatting lichamelijk gehandicapt isGa naar voetnoot4. Uiteraard wordt een groot aantal van deze stoornissen veroorzaakt door ziekte of ouderdom (80%), in 8,7% van de gevallen is de stoornis toe te schrijven aan een ongeval. Stoornissen in het uithoudingsvermogen en in de loopfunctie blijken een zeer grote rol te spelen. In dit verband is het van belang aandacht te besteden aan gegevens betreffende verkeersslachtoffers. Het totaal aantal gewonden in het verkeer bedroeg in 1973 70 361 personen, 3 092 personen kwamen in dat jaar om ten gevolge van verkeersongevallen. Per 100 000 inwoners vertoont zich het volgende beeld.
Uit deze gegevens is te concluderen dat de sterke groei van het aantal slachtoffers geleidelijk is afgenomen. Vermoedelijk minder ernstig maar niettemin indicatief voor de lichamelijke gezondheidstoestand, is het feit, dat 22% van de Nederlanders van 18 jaar en ouder volgens het L.S.S. in de 3 maanden voorafgaande aan de enquête ziek thuis is geweest, 32% gaf aan in die periode een kortdurende ziekteGa naar voetnoot5 gehad te hebben, 47% had in het afgelopen jaar last van langdurige of bij herhalingGa naar voetnoot6 optredende ziekte(n) en of gebreken. Vrouwen hebben vaker en ook ernstiger klachten dan mannen. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
De geestelijke gezondheidstoestandHet is wellicht overbodig erop te wijzen, dat een strikte scheiding tussen lichamelijke en geestelijke gezondheidstoestand niet te maken is: uit onderzoek is herhaaldelijk gebleken, dat vele somatische klachten psychische oorzaken (kunnen) hebben en omgekeerd. In dit kader zijn als de drie belangrijkste groepen patiënten te noemen:
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
[pagina 69]
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Het begrip ‘zwakzinnig’ is een verzamelbegrip waaronder zowel naar oorzaak als naar behandeling sterk verschillende beelden worden samengevat, die alle gemeen hebben dat de intelligentie beneden het zogenaamde ‘normale niveau’ ligtGa naar voetnoot7. Onderscheid wordt gemaakt tussen idiotie, lage en hoge imbeciliteit en debiliteit. Volgens een recent door het I.V.A.Ga naar voetnoot8 uitgevoerd onderzoek moet in Nederland 4,1‰ van de mannen en 2,9‰ van de vrouwen tot de diep geestelijk gehandicapten (idiotie imbeciliteit) gerekend worden: dat zou betekenen dat er in 1969 25 618 mannen en 18 623 vrouwen diep gehandicapt (44 241 totaal) waren. Debielen worden tot de categorie der lichter gestoorden gerekend. Het geciteerde I.V.A.-onderzoek geeft aan, dat 1% van de mannen en 0,6% van de vrouwen in Nederland deel uitmaakt van deze categorie. Als aanvulling op deze onderzoekresultaten kan worden vermeld dat in 1972 van iedere 100 000 Nederlanders 170 in een zwakzinnigeninrichting zijn opgenomen of daar als dagpatiënt behandeld worden. Hieruit blijkt dat ook diepgehandicapten niet allen in intramurale voorzieningen verzorgd worden. Als aanwijzing voor het verschijnsel geestesgestoordheid wordt wel het aantal patiënten opgenomen in psychiatrische ziekenhuizen gehanteerd. Hierbij moet echter worden aangetekend, dat vele mensen met psychische problemen buiten het psychiatrisch ziekenhuis verblijven. Op 31.12.1972 waren per 100 000 inwoners 198 personen opgenomen in psychiatrische inrichtingen. In voorgaande jaren was dit cijfer 200 (1970), 203 (1968) en 214 (1965). Eveneens in 1972 werden 17 927 patiënten (134 per 100 000) in psychiatrische ziekenhuizen opgenomen, terwijl 18 178 personen (136) ontslagen werden. In toenemende mate wordt aandacht besteed aan hen, die psycho-sociale stoornissen vertonen of klachten uiten. De omvang van deze categorie kan slechts globaal geschat worden. Volgens een schatting (Oliemans)Ga naar voetnoot9, is minstens 20% der aandoeningen waarvoor de huisarts wordt geraadpleegd, van psychiatrische of psycho-somatische aard. AaksterGa naar voetnoot10 stelt zelfs dat ongeveer 60% van de volwassen Nederlandse bevolking één of andere gezondheidsstoornis heeft maar dat hooguit de helft daarvan medische behandeling zoekt. Hierbij moet worden aangetekend, dat toename van dit type aandoeningen niet noodzakelijkerwijs voortkomt uit een toename van de klachten. De tendens om naar mogelijke psychische oorzaken achter in eerste instantie somatische klachten te zoeken neemt immers ook toe. Hiermee is een onderwerp aangestipt, dat in eerste instantie verder gaat dan het terrein van gezondheid (of ziekte) zoals dat in het kader van dit rapport aan de orde komt. Het raakt aan de relatie tussen het individu en de maatschappelijke verschijnselen, waarbij deze betrokken is en/of zich betrokken voelt. Verwezen zij naar de hoofdstukken Wonen (7), Arbeid (8), Sociale Zekerheid (12) en Maatschappelijke Dienstverlening (13). Er is een discussie gaande, die de verschillende mogelijke oorzaken van ziekte aan de orde stelt. Opgemerkt kan worden dat daarin van een zekere verschuiving sprake is: de aandacht heeft zich steeds meer verplaatst van de patiënt en zijn interacties naar de sociale context zelf. Uit studies komt duidelijk naar voren dat het aantal nerveuze klachten, conflictueuze relaties e.d. hoger is dan wel wordt verondersteldGa naar voetnoot11. Verzameling van gegevens over | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
[pagina 70]
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
de spreiding van ziekten en relatering van deze gegevens aan een aantal algemene sociale situaties kan aanwijzingen geven, dat op bepaalde terreinen preventieve werkzaamheden kunnen worden verricht. In het tot nu toe verrichte wetenschappelijke onderzoek - dat overigens weinig duidelijk inzicht geeft in via beleid beïnvloedbare factorenGa naar voetnoot12 - zijn als belangrijkste elementen naar voren gekomen:
In het algemeen kunnen situaties van sociale verandering, waarin mensen genoodzaakt zijn zich aan nieuwe omstandigheden aan te passen, aanleiding geven tot psycho-somatische klachten. Verandering van waarden en normen spelen hierbij een rol. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
{problem}Gezondheidstoestand en dagelijkse activiteitenBehalve in de gezondheidstoestand in medisch en psychohygiënisch opzicht, is het van belang inzicht te hebben in de wijze waarop mensen met (en ondanks) hun geestelijke en lichamelijke condities in de maatschappij functioneren: in welke mate wordt men hierdoor bij de dagelijkse bezigheden belemmerd? In 1974 rapporteerde 6% van de volwassen Nederlanders nooit de dagelijkse bezigheden te hebben kunnen verrichten of zich daarbij altijd belemmerd te voelenGa naar voetnoot14. Tabel 6.3 laat zien hoe deze groep naar leeftijd en geslacht is verdeeld.
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
[pagina 71]
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Voor het geheel geldt: nooit dagelijkse bezigheden hebben kunnen doen of zich daarbij altijd belemmerd voelen: 6%; zich regelmatig belemmerd voelen: 5%; zich soms belemmerd voelen: 12%; zich niet belemmerd voelen: 73% (geen antwoord: 4%). In het L.S.S. 1974 gaf 22% van de volwassen Nederlanders op, de laatste 3 maanden één of meer keer ziek thuis te zijn geweest. Beperkt men zich tot werknemers, dan blijkt hun dagelijkse arbeid in toenemende mate belemmerd te worden, hetgeen tot uitdrukking komt in de stijging van het ziekteverzuimpercentage (grafiek 6.2). Dit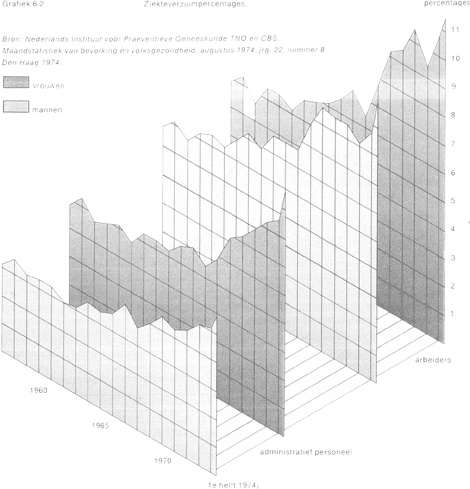 Grafiek 6.2 Ziekteverzuimpercentages.
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
[pagina 72]
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
percentage neemt vooral toe door een grotere frequentie van kortdurend verzuim. Vaak wordt gewezen op het misbruik dat zou worden gemaakt van de mogelijkheid zich ziek te kunnen melden. De verhoging van het verzuimpercentage zou volgens sommigen toe te schrijven zijn aan een afnemend arbeidsethos. Daartegenover moet worden opgemerkt, dat het percentage oneigenlijke ziekmeldingen niet hoger ligt dan 5% (GAK), terwijl zelfs wel is gesteld, dat het aantal ‘zieke doorwerkers’ groter is dan het aantal ‘gezonde patiënten’Ga naar voetnoot15 (Zie voor een behandeling van het ziekteverzuim ook hoofdstuk Arbeid (8)). | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Ervaren gezondheidstoestandOnderzoek heeft aangetoond, hoe nauw de relatie is tussen de hier in aparte paragrafen behandelde onderwerpen nl. tussen de lichamelijke en geestelijke gezondheid en de wijze waarop men met en door deze verschijnselen al dan niet ‘gezond functioneert’. Iemands gezondheid is van invloed op zijn gehele activiteitenpatroon. De wijze waarop hij zijn gezondheidstoestand zelf ervaart, speelt hierbij een grote rol. Zij kan invloed hebben op het feit of men zich wel of niet ziek meldt, of men zich bij de dagelijkse bezigheden om gezondheidsredenen belemmerd voelt etc. In het L.S.S. 1974 werd gevraagd in hoeverre men tevreden was met zijn gezondheidstoestand. De tevredenheid blijkt uiteraard samen te hangen met de meer objectief gemeten gezondheidstoestand. Het blijkt, dat vrouwen er ontevredener over zijn dan mannen, ouderen iets ontevredener dan jongeren (tabel 6.4).
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
[pagina 73]
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
SamenvattingUit de bekende informatie over ziekte- en sterftepatronen blijkt enerzijds een verdergaande gunstige ontwikkeling van ziekten die hun rol van ‘grote volksziekten’ sinds enkele tijd reeds verloren hebben, en anderzijds dat met name hart- en vaatziekten en carcinomen voor een steeds groter wordend deel van de bevolking een ongunstige ontwikkeling vertonen. Hoopgevend is de in de recente jaren geobserveerde afbuiging van de stijging van het aantal verkeersslachtoffers. Ten aanzien van psycho-sociale aandoeningen van het functioneren van mensen in hun relatie met hun gezondheidstoestand en van de subjectief ervaren gezondheid, waarover minder en vaak slechts éénmalige informatie beschikbaar is, lijkt een ongunstige ontwikkeling niet onwaarschijnlijk. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
§2 GezondheidszorgDe gezondheidszorg is in Nederland volop in discussie, mede onder invloed van het feit, dat de uitgaven van de gezondheidszorg gestegen zijn en de structuur ervan op vele punten ingewikkelder maar niet altijd efficiënter geworden is. Opvallend is dat bij deze discussies in de meeste gevallen de zorg, haar organisatie en de daarmee gemoeide kosten centraal staan zonder dat een relatie gelegd wordt met de gezondheidstoestand als zodanig. Begrijpelijk is dit wel, daar een directe relatie in vele gevallen moeilijk te leggen is. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
PreventieHet voorkomen van ziekte dient de basis te vormen van de gezondheidszorg, het gaat aan de zorg in engere zin vooraf. In de in augustus 1974 verschenen ‘Structuurnota Gezondheidszorg’Ga naar voetnoot16 wordt het belang van dit element aangevoerd. Onderscheid kan worden gemaakt tussen individugerichte preventie (voorkomen van riskant gedrag, gezondheidsvoorlichting en -opvoeding) en op de collectiviteit gerichte preventie, ook wel openbare gezondheidszorg genoemd (massa-vaccinatie, bevolkingsonderzoek). Vooral bij dit onderwerp is de verantwoordelijkheid van het individu voor de eigen gezondheid van belang, in zoverre als het aan hem is de geboden voorzieningen en adviezen te gebruiken en op te volgenGa naar voetnoot17. OliemansGa naar voetnoot18 geeft aan, dat ca. 14% der consulten in een huisartsenpraktijk betrekking heeft op inenting, onderzoek en voorlichting. Aan bevolkingsonderzoek op tuberculose en daarmee tevens op andere afwijkingen der ademhalingsorganen, zoals kwaadaardige nieuwvormingen, namen in 1971 18% van de Nederlanders van 15 jaar en ouder deel, aan groepsonderzoek op tuberculose 11%. Als verdere vormen van groepsonderzoek zijn in dit kader te noemen: onderzoek bij pasgeborenen, zuigelingen en kleuters (in Nederland zijn er totaal 5 036 consultatiebureaus voor zuigelingen en peuters/kleuters ofwel 47 bureaus op 10 000 kinderen van 0-4 jaar), onderzoek door schoolartsen en de keuring der (mannelijke) dienstplichtigen. Herhaaldelijk wordt gewezen op het gevaar van slechte leefgewoonten, die de algemene gezondheidstoestand in negatieve zin zouden kunnen beïnvloeden, zoals bijv. slechte voedingsgewoonten, roken, alcohol- en druggebruik, te weinig beweging etc. Exacte statistische gegevens hierover zijn schaars. Opgemerkt kan worden, dat het alcoholgebruik in algemene zin en per soort toeneemt. Dit geldt eveneens voor alle vormen van tabaksgebruik met uitzondering van sigaren (tabel 6.5). De leefwijze van de Nederlanders op dit punt kan dus bepaald niet gezond worden genoemd. Cassee merkt hierover op: ‘Het lijkt plausibel om te veronderstellen dat het zeggen dat men gezondheid buitengewoon belangrijk vindt, en het in mindere mate vertonen van preventief gedrag een gemeenschappelijke achtergrond hebben:’ Angst | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
[pagina 74]
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
voor ziekteGa naar voetnoot19. Wanneer men bedenkt, dat geringe medische kennis deze angst nog vergroot dan blijkt gerichte gezondheidsvoorlichting- en opvoeding een uitermate belangrijk preventiemiddel. Dit sluit aan bij maatregelen tot het feitelijk voorkomen van het ontstaan van ziekten (primaire preventie), terwijl ter vroegtijdige opsporing van ziekten en de voortgang en gevolgen ervan tot stilstand te brengen of te vertragen (secundaire preventie)Ga naar voetnoot20 reeds vele werkzaamheden worden verricht. Naast het bovengenoemde groepsonderzoek worden experimenten uitgevoerd, die met name op het psycho-somatische vlak positieve resultaten opleverenGa naar voetnoot21. Ter vroegtijdige opsporing van bijvoorbeeld hartaandoeningen zou dergelijk onderzoek echter zeer uitgebreid moeten zijn om tot resultaten te kunnen leiden. Of deze de ermee gemoeide kosten rechtvaardigen, is te betwijfelenGa naar voetnoot22. Tot preventie zijn ook de besmettelijke ziektebestrijding (het verplicht aangeven van voorkomende infectieziekten), quarantaine en ontsmetting te rekenen, alsmede consultatiebureaus voor alcohol- en druggebruikers e.d. en algemene maatregelen in het kader van het milieubehoud (zie ook hoofdstuk Ruimte en Milieu (5)). | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Medicatie en de zogenaamde pre-medische faseSlechts de helft van de mensen die één of andere klacht hebben, richt zich tot een arts. Hiervoor zijn verschillende factoren verantwoordelijk: de opvatting die men zelf en die de naaste omgeving heeft over ziekte en gezondheid, algemene gevoelens van onbehagen, factoren van financiële aard, van afstand en bereikbaarheid; dit zijn alle elementen die een rol spelen. Verschillen treden ook op tussen verschillende leeftijden en tussen mannen en vrouwen; ouderen en vrouwen maken vaker gebruik van de diensten van de huisartsGa naar voetnoot23. Wat de financiële barrières betreft, in Nederland is 70% van de bevolking lid van het ziekenfonds. De hoogte van het inkomen speelt derhalve in Nederland een minder grote rol bij de toegankelijkheid van gezondheidsvoorzieningen. Ook de bereikbaarheid laat niet veel te wensen over: in 1974 vindt het grootste gedeelte der volwassen Nederlanders dat medische hulp voor hen | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
[pagina 75]
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
makkelijk bereikbaar is, ook in het weekendGa naar voetnoot24. Wel kan van een verschil in bereikbaarheid van tandheelkundige zorg tussen ziekenfonds- en niet-ziekenfondsleden gesproken worden. Voordat men besluit, professionele geneeskundige hulp in te roepen, kan men verschillende andere dingen doen. Vele mensen grijpen zelf naar medicamenten of andere middelen, die hen van de kwaal af moeten helpen. In 1974 gaf 38% van de Nederlanders boven de 18 jaar aan, in de afgelopen twee weken één of meer malen medicamenten te hebben gebruikt. Van allen die medicamenten hadden gebruikt, deed 13% dat niet op recept van de dokter. Beziet men deze categorie nader, dan blijkt ‘zelfmedicatie’ vaker voor te komen bij mannen dan bij vrouwen, vaker bij ziekenfondsleden dan bij particulier- of niet-verzekerden. Aan de andere kant gebruiken vrouwen vaker medicijnen dan mannen, lager opgeleiden vaker dan hoger opgeleiden en ziekenfondsleden vaker dan overigenGa naar voetnoot25. Het medicijngebruik is gestegen. Ruim 800 miljoen gulden wordt per jaar aan geneesmiddelen op recept besteed, ca. 200 miljoen aan zelfmedicatie. In één jaar worden per ziekenfondspatiënt 8 tot 10 recepten uitgeschreven. In de morbiditeits- en mortaliteitsgegevens komen de positieve gevolgen van medicamenteuze therapie slechts ten dele tot uitdrukking. De meest duidelijke relatie blijkt aanwezig te zijn ten aanzien van tuberculose en andere infectieziekten. Er zijn echter ook ongewenste bijgevolgen en een hoog gebruik kan in sommige gevallen minder gezondheid betekenen. Een aantal mensen (in 1971 2 398 patiënten) moet ten gevolge van ongewenste bijwerkingen van medicamenten in een ziekenhuis worden opgenomenGa naar voetnoot26. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Niet-specialistische of eerstelijnsvoorzieningenDeze bestrijken een zeer breed terrein en hebben zowel preventieve als curatieve taken. Het terrein is op vele punten ondoorzichtig, de samenwerking is niet optimaal te noemen. In de Structuurnota GezondheidszorgGa naar voetnoot27 wordt gesteld, dat de huisarts in dit echelon een centrale plaats dient in te nemen: ‘Hij onderhoudt in het eerste echelon de verbindingen met andere specialisten, met de georganiseerde huiszorg van de kruisverenigingen en andere particuliere organisaties, evenals met aanverwante instellingen van welzijnszorg. Hij is degene, die naar de hogere echelons verwijst’. Algemeen wordt voor een versterking van de eerstelijnsvoorzieningen gepleit, mede om de dure tweedelijnsvoorzieningen te ontlasten. In Nederland zijn er 35 huisartsen per 100 000 inwoners (1974), ofwel gemiddeld 2 870 patiënten per huisarts. De huisartsendichtheid is in de afgelopen 10 jaar gedaald van 39 in 1963 tot 34 in 1973 en daarna weer gestegen naar 35. Verwacht kan wordenGa naar voetnoot28 dat deze stijging zich zal voortzetten, mede op grond van een toenemende belangstelling voor de (nieuwe vorm, nl. als specialisme, van) huisartsenopleiding. Of deze echter voldoende zal blijken, is nog niet te overzien. De omvang van de huisartsenpraktijk blijkt uit het feit dat 42% van de volwassen Nederlanders in het voorjaar 1974Ga naar voetnoot29 de huisarts consulteerde in verband met ziekte van hem- of haarzelf. Voor vrouwen is dit percentage 47%, voor mannen 36%. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
[pagina 76]
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Met toenemende leeftijd neemt ook het aantal huisartsconsulten toe. Uit onderzoek is gebleken dat een kwart van de patiënten verantwoordelijk is voor ongeveer 80% van de consulten. Ca. 40% der patiënten wordt in één jaar niet door de huisarts gezien. Het grootste gedeelte der consulten wordt door de huisarts zelf behandeld, 20% wordt verwezen naar specialisten. Het gemiddeld aantal consulten bedraagt per aandoening 2,5Ga naar voetnoot30. De te constateren ontwikkelingen in het ziektepatroon, met name wat de toename van psycho-sociale klachten betreft, en de beleidsvoornemens, waarin een verschuiving van tweede- naar eerstelijnsgezondheidszorg wordt nagestreefd, laten vermoeden, dat de taken van de huisarts verzwaard zullen worden. Naast een goede samenwerking tussen de echelons, die in de volgende paragraaf ter sprake komt, is de samenwerking binnen alle eerstelijnsvoorzieningen derhalve van groot belang. Gedoeld wordt hierbij niet slechts op zuiver medische voorzieningen zoals huisarts en wijkverpleging maar tevens en vooral op andere dienstverleningsvormen zoals bijv. het maatschappelijk werk en andere vormen van psychologische hulpverlening. Op verschillende plaatsen in ons land wordt geëxperimenteerd met samenwerkingsverbanden in de vorm van wijkgezondheidscentra, waarin huisarts, wijkverpleegsters, maatschappelijk werkers en soms ook kraamverzorgsters, physiotherapeuten en andere para-medische beroepsoefenaren samenwerken. De resultaten lopen nogal uiteen, eenduidige conclusies in positieve of negatieve zin zijn nog niet te geven. Sommigen wijzen op een aanvankelijk stroef verlopende samenwerking, omdat de taken onvoldoende zijn afgebakend en de relaties ertussen vaak te weinig expliciet zijn gemaaktGa naar voetnoot31. Anderen stellen, dat de gezondheidswerkers zelf (in het gezondheidscentrum Ommoord) positief lijken te zijn over de onderlinge samenwerking: het werk in samenwerkingsverband wordt arbeidsbesparend genoemd en het verwijspercentage naar gespecialiseerde zorg is lagerGa naar voetnoot32. Het is de vraag, of wijkgezondheidscentra een kostenbesparing betekenen. Tot een feitelijke taakverlichting van de huisarts zullen zij in eerste instantie zeker niet leiden, zolang de huisarts de centrale figuur binnen de eerstelijnszorg zal blijven. Naast een mogelijke integratie van het kruiswerk in wijkgezondheidscentra wordt ook los daarvan bijzondere aandacht besteed aan de herstructurering er van, omdat het kruiswerk in zijn huidige vorm een aantal bezwaren kent. Deze zijnGa naar voetnoot33:
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
[pagina 77]
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
De specialistische of tweedelijnsvoorzieningenDe bovengenoemde Structuurnota Gezondheidszorg verstaat hieronder: alle extramurale specialistische voorzieningen alsmede alle vormen van intramurale zorg, dus ook verpleeghuizenGa naar voetnoot34. Het aantal specialisten stijgt in Nederland: per 100 000 inwoners, 40 in 1968, 49 in 1974. Tabel 6.6 geeft een overzicht van de mate waarin Nederland voorzien is van intramurale instellingen.
In 1974 gaf 25% van de volwassen Nederlanders aan, in het afgelopen jaar één of meer specialisten te hebben geraadpleegd. Voor vrouwen was dit percentage 28%, voor mannen 22%. Het meest werd de internist geraadpleegd, gevolgd door de oogarts, het minst de psychiaterGa naar voetnoot35. 9,4% van de mannen en 11% van de vrouwen werden in 1972 in een ziekenhuis opgenomen. Ongeveer de helft van de mensen, die worden opgenomen, ondergaat een operatie. Alhoewel de gemiddelde verpleegduur in ziekenhuizen afneemt (van 19,9 dagen in 1962 tot 17,8 dagen in 1972), blijft de betekenis van deze sector binnen de gezondheidszorg groot. Hoogendoorn constateert zelfs een toenemende betekenisGa naar voetnoot36, die hij onder meer afleidt uit het stijgende aantal ziekenhuisopnamen. In een aantal studiesGa naar voetnoot37 is nagegaan, wat er binnen de ziekenhuizen aan soorten werkzaamheden wordt verricht. Daaruit is gebleken, dat met name het aantal verpleegdagen zou kunnen worden gereduceerd, aangezien een groot aantal ‘facultatieve opnamedagen’ (weinig medische, verpleegkundige en zorghandelingen) veelal aan het einde van de opnameperiode voorkomen. Voor de interne, chirurgische en neurologische afdeling van een ziekenhuis werd berekend dat dit aantal facultatief-dagen 24% bedraagt, waarvan 6 dagen aan het einde van de opname. Vele zorghandelingen worden op deze afdeling verstrekt aan oudere patiënten, zonder dat extra medische verrichtingen vereist zijn. Resultaten kunnen waarschijnlijk worden bereikt door een meer gericht verwijzingen- of opnamebeleid en een verbeterde samenwerking tussen huisarts en ziekenhuis. De huisarts De Melker toont aan, dat in alle leeftijdscategorieën minder patiënten van zijn huisartspraktijk in ziekenhuizen zijn opgenomen dan op grond van landelijke cijfers mag worden verwacht. Het totaal | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
[pagina 78]
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
aantal in 1971 opgenomen patiënten bedroeg 281 tegen een verwacht aantal van 511. Ook de opnameduur bleek korter te zijnGa naar voetnoot38. In het algemeen kan geconcludeerd worden, dat er van een feitelijke verschuiving van tweede- naar eerstelijnszorg op grote schaal nog geen sprake is, dat er daarentegen wel aanwijzingen zijn voor aangrijpingspunten, die deze verschuiving in gang kunnen zetten. Deze liggen in de mogelijkheid de gemiddelde verpleegduur en het aantal ziekenhuisopnamen te verminderen. Hiervoor is het echter noodzakelijk dat de samenwerking met de eerstelijnsvoorzieningen wordt geconcretiseerd; niet alleen tussen huisarts (of het gezondheidscentrum) en intramurale zorg maar ook tussen ziekenhuis en extramurale zorg door opvang daar, na (eerder) ontslag uit het ziekenhuis. Deze opvang zou tevens voor bepaalde patiënten in verpleeghuizen kunnen plaatsvinden, wanneer zorg- en verpleeghandelingen belangrijker zijn dan niet-specialistische medische handelingen. Betreft het voorgaande voornamelijk de gezondheidszorg op somatisch gebied, ook de geestelijke gezondheidszorg krijgt aandachtGa naar voetnoot39. Het echelonneringsbegrip heeft hier slechts beperkte betekenis. Van groter belang is het onderscheid tussen extraen intramurale zorg. Wat het eerste betreft: Ook hier geldt de gedachte dat elke patiënt zolang als dit voor hemzelf en zijn omgeving aanvaardbaar is, in zijn eigen milieu en zonodig met zijn milieu, behandeld dient te worden. Voorts geldt, dat intramurale zorg waar mogelijk vervangen dient te worden door extramurale of partiële intramurale zorg. In de Nota betreffende de Geestelijke Gezondheidszorg worden verschillende tussenvoorzieningen in de sector van de psychiatrische hulpverlening genoemd, zoals dagverblijven, gezinsvervangende tehuizen, pensiontehuizen e.d. Op het terrein der ambulante geestelijke volksgezondheid bestaan in Nederland verschillende diensten: Sociaal Psychiatrische Diensten, Instituten voor Medische Psychotherapie, Jeugdpsychiatrische Diensten, Medisch Opvoedkundige bureaus. Slechts weinig is bekend over het feitelijk functioneren van deze diensten, over de cliënten die ervan gebruik maken en over de resultaten die bereikt worden. Uit recent onderzoek is echter gebleken dat het gebruik van deze voorzieningen over het algemeen zeer gering maar wel intensief is, hetgeen blijkt uit tabel 6.7. Deze contacten kwamen voornamelijk op aanraden van de huisarts tot standGa naar voetnoot40.
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
[pagina 79]
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Uit een in 1973 uitgevoerd onderzoekGa naar voetnoot41 naar aantallen patiënten, taken en contacten van Sociaal Psychiatrische Diensten is gebleken, dat 70 000 Nederlanders in 1972 als patiënt contact hadden met de Sociaal Psychiatrische Diensten. 70% van de tijd wordt door de werkersGa naar voetnoot42 besteed aan onderzoek, behandeling en begeleiding. In het totale takenpakket blijkt de preventie een nog achtergebleven gebied. Wat de intramurale zorg betreft: hier gaat het vooral om psychiatrische ziekenhuizen, psychiatrische afdelingen van algemene en academische ziekenhuizen, verpleeghuizen voor psychisch gestoorden en om zwakzinnigeninrichtingen. Voorzover mogelijk en in het besef, dat op het terrein van de geestelijke gezondheidszorg een achterstand is in te lopen, wordt ook hier gepleit voor een vermindering van de bedden-capaciteit van psychiatrische voorzieningen n.l. naar 1,5 per 1 000 inwoners. Daarnaast zullen alternatieve voorzieningen zoals bovengenoemd worden gestimuleerd. Wat de zwakzinnigenzorg betreft is sprake van een tekort aan bedden. Om overzicht te krijgen van de behoefte aan plaatsen in inrichtingen is gestart met een Centraal Wachtlijstsysteem. Bij de Geneeskundige Hoofdinspectie voor de Geestelijke Volksgezondheid worden de aanmeldingen centraal geregistreerd. Algemeen geldt ook hier, dat de samenwerking tussen intra- en extramurale voorzieningen van groot belang is. In de Structuurnota Gezondheidszorg wordt gepleit voor de instelling van regionale instituten voor ambulante geestelijke gezondheidszorg (RIAGG's). Binnen de RIAGG's zal de ambulante hulpverlening moeten worden geïntegreerd en zullen nieuwe functies kunnen worden ontwikkeld zoals: consultatie voor het eerste echelon, preventie en psychohygiënische activiteiten, en het verzorgen van de communicatie met de intramurale zorg, de maatschappelijke dienstverlening en de samenleving als geheel. De gedachte om op regionaal niveau verschillende voorzieningen te bundelen en voor iedereen bereikbaar te maken, is uiteraard toe te juichen. In hoeverre de uitwerking ervan realiseerbaar en effectief is, kan pas in een later stadium worden beoordeeld. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Kosten van de GezondheidszorgHet is algemeen bekend dat de kosten van de gezondheidszorg een sterke stijging vertonen. Nog enkele jaren geleden werd aan de ontwikkeling van de gezondheidszorg prioriteit gegeven, werd elk ‘meer’ en ‘beter’ toegejuicht. De daarmee gepaard gaande kostenstijgingen werden als vanzelfsprekend geaccepteerd: voor zijn gezondheid had men immers alles over! De ontwikkeling tot op heden en prognoses daarvan die tot 1980 zijn gemaaktGa naar voetnoot43 geven echter aanleiding tot bezorgdheid (tabel 6.8), alhoewel de laatste ontwikkelingen (daling van de ziekenfondspremie) op een mogelijke ombuiging wijzen.
Het valt op dat gedurende de laatste tien jaar de totale kosten, in absolute zin bijna vervijfvoudigd zijn. In de daaraan voorafgaande tien jaar waren de kosten verdrievoudigd. Hierbij moet worden aangetekend dat in de gegevens over de jaren 1970, 1972 en 1973 de kosten betreffende verpleeghuizen en inrichtingen voor | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
[pagina 80]
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
zwakzinnigen zijn begrepen, hetgeen voor de gegevens over de jaren daarvoor niet het geval is. Laat men dit feit buiten beschouwing, dan steeg het percentage van 1953 tot 1963 met 1,2% van 1963 tot 1973 met 3%. Houdt men hiermee rekening en beperkt men zich tot de cijfers inclusief de voornoemde instellingen, dan valt een stijging van 1% in de afgelopen drie jaar te constateren. Stelt men hierbij de kosten voor 1970 op 100 dan zijn deze voor 1972: 142 en 1973: 167, een absolute stijging derhalve van 67%.
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
[pagina 81]
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Opgesplitst naar een aantal categorieën van instellingenGa naar voetnoot44 blijkt dat de kostenstijging voornamelijk optreedt in de intramurale gezondheidszorg. Het grootste deel daarvan kwam op rekening van de algemene en categorale ziekenhuizen. In de extramurale sfeer is een relatieve daling van uitgaven te constateren: de huisartsenzorg nam af van 9,7% naar 5,8%, de algemeen maatschappelijke gezondheidszorg van 7,1% naar 6,1%; de (ambulante) geestelijke gezondheidszorg bleef ongeveer gelijk op het lage peil van 0,5%. Wanneer men drie hoofdgroepen onderscheidt, te weten de preventieve en curatieve gezondheidszorg alsmede de sector opleiding en vorming, dan valt op dat de preventieve sector wat de uitgaven betreft een relatieve daling vertoont (tabel 6.9). Algemeen wordt het grootste gedeelte der kosten gedragen door gezinnen (via premies, verzekeringen en directe betalingen) (tabel 6.10), dit geldt in versterkte mate voor de curatieve zorg. In de preventieve sector zijn de kosten gelijker verdeeld over de genoemde | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
[pagina 82]
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
categorieën. In totaal neemt de overheid hier 61% voor haar rekening (1970). In de loop der jaren is hierin een toename te bespeuren. Dit betekent echter geen toeneming van de preventie als zodanig maar slechts een kostenverschuiving. Concluderend kan worden gesteld, dat de kostenstijging zich vooral in de curatieve met name in de intramurale sector heeft voorgedaan, en dat die daar voornamelijk gedragen werd door de gezinnen. De wens om meer aandacht te besteden aan preventie komt in de totale uitgaven en de verdeling daarvan nog niet tot uitdrukking. |
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||


