Techniek in Nederland in de twintigste eeuw. Deel 4. Huishoudtechnologie, medische techniek
(2001)–A.A.A. de la Bruhèze, H.W. Lintsen, Arie Rip, J.W. Schot–
[pagina 234]
| ||||||

De invoering van de Wet Bevolkingsonderzoek in 1951 betekende het begin van een landelijke doorlichtingscampagne. Het Philips ‘Mass Chest Survey’-toestel van 1951 was ‘zo geconstrueerd dat het door medisch ongeschoold personeel kon worden bediend’. Links de hoogspanningsgenerator, in het midden de camera, rechts de beeldversterker met lichtdichte koker met aan het linkeruiteinde het fluorescerend scherm en aan het rechteruiteinde de spiegelcamera. De spiegeloptiek was vrijwel identiek aan die welke werd gebruikt in de eerste televisies. Boven op de koker bevond zich de belichtingsautomaat, die de belichting zelf afbrak zodra een gemiddelde zwarting van de foto was geproduceerd. Het enige wat het personeel behoefde te doen, was één van de drie waarden voor de spanning op de röntgenbuis te kiezen, afhankelijk van de dikte van de persoon, en de röntgenbuis en koker op de juiste hoogte in te stellen. In een gleuf van de koker werd de identificatiekaart gestoken, zodat het nummer werd meegefotografeerd.
| ||||||
[pagina 235]
| ||||||
6 Wederopbouw en expansie
De Nederlandse gezondheidszorg verkeerde in 1945 in een staat van ontreddering. Aan vrijwel alles was gebrek: artsen, verpleegkundigen, geneesmiddelen, technische hulpmiddelen en reparatie-onderdelen. Ziekenhuizen waren verouderd en overbelast, ten dele doordat door oorlogsschade twaalfhonderd ziekenhuisbedden verloren waren gegaan, ten dele doordat al sinds de jaren dertig onvoldoende onderhoud was gepleegd. Bovendien waren de joodse zorginstellingen vrijwel geheel verdwenen en waren ruim tweehonderd joodse artsen vermoord.Ga naar eindnoot1 Tegelijkertijd was in de eerste naoorlogse jaren de vraag naar medische zorg groter dan ooit. De gezondheidstoestand van de bevolking was vooral in het laatste oorlogsjaar enorm verslechterd. Uitputting en ondervoeding hadden de kindersterfte fors doen toenemen, terwijl ziekten die vóór de oorlog belangrijk waren teruggedrongen, zoals tuberculose, tyfus en difterie, in de jaren 1945-1946 weer wijd verbreid waren. Daar kwam nog bij dat duizenden (terugkerende) oorlogsslachtoffers vanaf 1945 een beroep op de medische zorg deden. Gezien de combinatie van gebrekkige voorzieningen en een grote vraag naar hulp, is het niet verrassend dat het een aantal jaren heeft geduurd voordat de gezondheidstoestand van de Nederlandse bevolking en de gezondheidszorg zelf weer terug waren op het vooroorlogse niveau. Het is daarentegen wel opmerkelijk dat ook na de eerste jaren van herstel de consumptie van medische zorg met een bovengemiddeld percentage van vier procent bleef toenemen en de relatieve schaarste aan medische voorzieningen aanhield. De oorzaak van deze nieuwe structurele kenmerken van de medische markt moet worden gezocht in een definitieve verschuiving van het zwaartepunt van de medische hulpverlening naar intensieve klinische zorg in de jaren 1945-1965. Zo komt de groei van de medische zorg in deze jaren vooral voor rekening van een vermeerdering van de consumptie van specialistische hulp en geneesmiddelen. De intensivering van medisch onderzoek en medische behandeling in de jaren vijftig wordt vooral zichtbaar wanneer men de stijging van het aantal klinische handelingen per verpleegdag in ogenschouw neemt. Deze stijging werd namelijk veroorzaakt door een forse volumegroei van het klinisch laboratoriumonderzoek, van de röntgendiagnostiek en van anesthesiologischeGa naar voetnoot* handelingen ter voorbereiding en begeleiding van chirurgische ingrepen.Ga naar eindnoot2 Achter deze volumegroei van medische zorg gingen ingrijpende veranderingen in de functie en organisatie van de gezondheidszorg schuil. In de eerste plaats was ruim zestig procent van de bevolking sinds de invoering van de verplichte ziekenfondsverzekering in 1941 in de gelegenheid om gebruik te maken van alle diensten van huisarts en ziekenhuis. In de eerste naoorlogse jaren konden daardoor veel hulpbehoevenden die wegens de zeer slechte woningtoestanden niet langer thuis konden worden verpleegd, een beroep op de medische zorg doen. Deze tijdelijke toename veranderde in een structurele groei door demografische en technologische factoren, zoals een vergrijzing van de bevolking, de toename van het aantal chronisch zieken en de komst van nieuwe geneesmiddelen. Tijdgenoten hebben bovendien gewezen op culturele veranderingen in het gezondheidsgedrag van burgers, bij wie zij een verminderde tegenzin om in een ziekenhuis te worden opgenomen meenden te kunnen waarnemen. In de tweede plaats vonden in de jaren 1945-1965 verschuivingen plaats in het economisch geldverkeer binnen de gezondheidszorg. Door de landelijke ziekenfondsregeling van 1941 verdween de geneeskundige armenzorg die voorheen onder de verantwoordelijkheid van de gemeenten viel. Het beheer van de via premies | ||||||
[pagina 236]
| ||||||

De aanbieding van een auto aan wijkverpleegster zr. Wesselink in Markelo in 1959 door het bestuur van het Groene Kruis. De inwoners leverden jaarlijks een bijdrage voor de aanschaf en het onderhoud van de auto. Wijkverpleegsters speelden (vooral op het platteland) een sleutelrol bij de tuberculosebestrijding, de mentingsprogramma's en de verspreiding van prenatale en zuigelingenzorg.
verkregen financiële middelen kwam in 1947 bij een landelijke Ziekenfondsraad te liggen. In deze raad moesten werkgevers, vakbonden, artsen, fondsen en overheid in gezamenlijk overleg tot premie- en prijsafspraken komen, die overigens pas na een besluit van de ministers van Sociale en Economische Zaken rechtsgeldig waren.Ga naar eindnoot3 Voor de artsen betekende deze vorm van besluitvorming een groot verlies van invloed. De meeste ziekenfondsverzekerden waren vóór de oorlog immers aangesloten bij fondsen die door (huis)artsen werden beheerd. Daar kwam nog bij dat de rijksoverheid steeds vaker belastinggeld moest uittrekken voor nieuwe investeringen in de ziekenhuiszorg. Ook al ging het hier niet om structurele steun maar om projectgewijze subsidies en leningen, de overheid kreeg daarmee toch een stem in het investeringsbeleid van ziekenhuizen en artsen. Een derde oorzaak van de gewijzigde economische verhoudingen in de gezondheidszorg was ten slotte een verandering in de kostenverdeling van de zorg. De intensivering van de medische zorg betekende namelijk dat het aandeel van de specialistische hulp en de ziekenhuiszorg in de totale kosten van de zorg vanaf 1945 onafgebroken is blijven toenemen. Vooral de prijsstijgingen van de ziekenhuisverpleging zorgden voor een forse verschuiving in de geldstroom van de huisartsenzorg naar de ziekenhuiszorg. Nam de ziekenhuiszorg in 1945 nog slechts zeventien procent van de totale kosten in beslag, in de jaren zestig was dit aandeel tot ongeveer de helft van alle kosten gestegen. | ||||||
Mislukte centraliseringDe jaren 1945-1965 kunnen dus worden gezien als een periode van schaalvergroting en intensivering van medische zorg, hospitalisering van specialistische hulp en kostenstijgingen. Zoals in het vorige hoofdstuk is beschreven, waren de kiemen voor deze ontwikkelingen reeds in de jaren twintig en dertig gelegd. In de jaren vijftig was de verschuiving in de economische verhoudingen binnen de gezondheidszorg echter dermate groot dat nu ook veranderingen in de politieke verhoudingen voor de hand lagen. Desondanks vertoont de wijze waarop in Nederland de problemen van de gezondheidszorg in de eerste twintig jaar na de oorlog zijn aangepakt, grote gelijkenis met die waarop men in de jaren twintig en dertig te werk was gegaan. Aanvankelijk leefden er in regeringskringen plannen voor een ingrijpende reorganisatie van de gezondheidszorg. Al in de oorlogsjaren werd in Londen een rapport opgesteld waarin, in navolging van plannen tot de nationalisatie van de gezondheidszorg in Engeland, een vergaande centralisering van de Nederlandse gezondheidszorg werd bepleit. Ook na de bevrijding werd nog volop gespeculeerd over een ‘doorbraak’ in de verzuilde gezondheidszorg. Uitgaande van het Ziekenfondsbesluit van 1941 zou een volksverzekering in het leven moeten worden geroepen en zouden alle gezondheidsvoorzieningen in districten moeten worden ondergebracht en onder leiding van een Centrale Raad voor de Volksgezondheid moeten worden geplaatst. Alle artsen zouden volgens deze plannen voortaan in dienstverband hun werkzaam- | ||||||
[pagina 237]
| ||||||

In 1953 werd een begin gemaakt met het Rijksvaccinatieprogramma, waarbij kinderen werden ingeënt tegen difterie, kinkhoest en tetanus. Enkele jaren later werd daar de inenting tegen poliomyelitis aan toegevoegd. Het Rijksinstituut voor de Volksgezondheid in Bilthoven en de streeklaboratoria leverden de sera en vaccins. De uitvoering van het programma lag in handen van - door de overheid aangestuurde - particuliere organisaties. De financiële middelen kwamen voor een groot deel van het Preventiefonds, dat zijn geld weer van de Ziekenfondsraad kreeg.
heden moeten verrichten.Ga naar eindnoot4 Tegen het einde van de jaren veertig was het echter duidelijk geworden dat dergelijke plannen geen schijn van kans hadden. De vooroorlogse politieke krachten wilden het liefst zoveel mogelijk bij het oude laten en hadden zich met succes tegen de plannen voor centralisering geweerd. Om te beginnen, verzetten de katholieke zorgorganisaties en de machtige KVP zich heftig tegen iedere poging tot ontzuiling en verstatelijking van de gezondheidszorg. In 1947 stapte de katholieke ziekenhuisorganisatie uit de Stichting Nederlands Ziekenhuiswezen, die in dat jaar juist was opgericht om - voortbouwend op de politieke samenwerking aan het eind van de jaren dertig - het ziekenhuisbeleid landelijk enigszins op elkaar af te stemmen. Drie jaar later kwam de KVP met eigen plannen die juist het particulier initiatief in de gezondheidszorg vrij baan moesten geven en de overheid hoogstens een aanvullende rol toekenden.Ga naar eindnoot5 Ook de ziekenfondsen waren tegen onderdelen van het plan gekant, vooral tegen het voorstel om de uitvoering van het Ziekenfondsbesluit in handen van semi-overheidsorganen (publiekrechtelijke organen) | ||||||
[pagina 238]
| ||||||
te leggen. De samenwerkende ziekenhuizen voelden evenmin iets voor een centralisering van de zorg, aangezien zij in het kader van de voorgestelde districten slechts een gelijkwaardige partij zouden worden van huisartsen, consultatiebureaus en andere preventief-geneeskundige instellingen. In de kring van ziekenhuisdirecties leefde juist de wens om de in de jaren twintig ingezette ontwikkeling van contractie van gezondheidsvoorzieningen in ziekenhuizen te versterken, bijvoorbeeld door voortaan ook de geslachtsziekten-bestrijding, de consultatiebureaus, de tuberculosebestrijding en de invaliditeitszorg van de RVB in het ziekenhuis te concentreren.Ga naar eindnoot6 Ten slotte was er het verzet van artsen, die zich traditioneel tegen al te veel overheidsbemoeienis keerden en zelfs pleitten voor het ongedaan maken van het Ziekenfondsbesluit van 1941. Uiteindelijk kwam er dan ook weinig terecht van de oorspronkelijke plannen tot reorganisatie. Na ruim tien jaar discussie werd in 1956 de Gezondheidswet van 1919 vervangen door een nieuwe Gezondheidswet, die weliswaar een Centrale Raad voor de Volksgezondheid in het leven riep, maar die niet de systematische ordening bracht waarop velen (vooral in socialistische kring) hadden gehoopt.Ga naar eindnoot7 Al met al waren de politieke verhoudingen in de gezondheidszorg als geheel in de jaren vijftig niet veel anders dan die in de jaren dertig. De economische invloed van de ziekenfondsen, ziekenhuizen en specialisten nam gestaag toe ten koste van de huisartsen en preventieve instellingen, terwijl de rechtstreekse zorgverlening door de overheid een marginaal verschijnsel bleef. Afgezien van de uitgaven voor enkele academische ziekenhuizen, was de enige post voor directe medische hulp in de rijksbegroting bestemd voor het Rijksinstituut voor de Volksgezondheid (RIV) en de streeklaboratoria. Deze laboratoria waren tezamen verantwoordelijk voor een groot deel van het bacteriologisch-serologisch onderzoek en voor het leveren van sera en vaccins in het kader van het Rijksvaccinatie-programma.Ga naar eindnoot8 Ondertussen koesterden de diverse zuilen op politiek niveau in Den Haag een gewapende vrede, maar stelden zij zich op lokaal niveau als elkaars concurrenten op. Toch was er wel iets veranderd in de politieke cultuur van de gezondheidszorg na 1945. Hoe gering de formele centralisering ook was, van links tot rechts overheerste een zeker ordeningsdenken dat gericht was op een verhoging van de doelmatigheid van de zorgverlening en op de creatie van overlegstructuren waarbinnen men tot nationale afspraken kon komen.Ga naar eindnoot9 Al in de jaren twintig en dertig waren pogingen ondernomen om te komen tot rationalisering en standaardisering van de ziekenhuiszorg, onder andere door het toenmalige socialistische Tweede-Kamerlid W. Drees. Vrijwel direct na de bevrijding stelde Drees, nu minister van Sociale Zaken, een Centrale Commissie voor de Volksgezondheid in, die hem voortaan van advies inzake de volksgezondheid moest dienen en plannen moest opstellen voor een herinrichting van de gezondheidszorg.Ga naar eindnoot10 Deze ambtelijke commissie vormde samen met de in 1947 heropgerichte Gezondheidsraad en de eerder genoemde Ziekenfondsraad de organen waarvan in principe een landelijke regulering kon uitgaan. In 1948 werd aan het departement van Sociale Zaken een aparte afdeling Volksgezondheid toegevoegd, met aan het hoofd een directeur-generaal (de sociaal-democratische arts P. Muntendam). Het streven naar landelijke ordening was vooral succesvol op het terrein van de preventieve geneeskunde, zozeer zelfs dat men op onderdelen van een centralisering kan spreken.Ga naar eindnoot11 Landelijke coördinatie en gedeeltelijke centralisering kwamen ten eerste tot stand op het terrein van het diagnostisch laboratoriumonderzoek. Een uitbreiding en een reorganisatie van het RIV alsook de oprichting van streeklaboratoria brachten het opsporen van infectieziekten en toxische stoffen, de reumadiagnostiek en de controle op geneesen levensmiddelen op een hoger peil en maakten een ruime productie en verstrekking van sera en vaccins mogelijk. Vervolgens werden met de invoering van een rijksvaccinatieprogramma voor difterie, kinkhoest en tetanus (DKT) in 1953 de inentingscampagnes zelf geregeld.Ga naar eindnoot12 Het in 1950 opgerichte Preventiefonds verstrekte de noodzakelijke subsidies aan de particuliere instellingen die de DKT-inentingen uitvoerden.Ga naar eindnoot13 Opvallend genoeg bleef het niet bij de centralisering van dit ene aspect van de klinische laboratoriumgeneeskunde. Onder leiding van de directeur van het RIV, de medicus J. Spaander, werden namelijk alle handelingen in het klinisch laboratorium landelijk gestandaardiseerd en economisch gerationaliseerd.Ga naar eindnoot14 Een tweede terrein van preventieve geneeskunde waar de activiteiten landelijk konden worden gecoördineerd, was de bestrijding van de tuberculose. In hoofdstuk vier is beschreven hoe in 1939 op initiatief van de minister van Sociale Zaken een Centraal Bureau voor keuringen op medisch-hygiënisch gebied werd opgericht, dat leiding moest geven aan een landelijke röntgen-doorlichtingscampagne. Kort daarop vonden de eerste experimenten met de schermbeeldfotografie plaats, waarbij een snelle en relatief goedkope doorlichting kon worden gecombineerd met het maken van röntgenfoto's. De tuberculoseorganisaties herzagen hun standpunt over de doorlichting na 1945 volledig. Stonden zij vóór 1940 zeer terughoudend tegenover de doorlichtingscampagne, in de jaren 1945-1950 namen zij - onder de indruk van berichten over succesvolle campagnes in Engeland en Zweden - tal van initiatieven ter voorbereiding op grootschalige doorlichtingscampagnes. De organisaties meenden in 1948 zelfs dat doorlichting voortaan geheel onder hun leiding moest plaatsvinden en dat er niet langer behoefte was aan de vooroorlogse centrale organisatie. Minister Drees dacht daar echter anders over en wenste de in 1939 opgebouwde landelijke coördinatiestructuur in stand te houden. Na enkele jaren van touwtrekken en behendig opereren van de kant van de eerder genoemde Muntendam kwam het in 1951 tot een Wet Bevolkingsonderzoek, die de bedrijfsgeneeskundige diensten, de (ten dele verzuilde) | ||||||
[pagina 239]
| ||||||
consultatiebureaus en een nieuw Centraal College Bevolkingsonderzoek in een publiek-private organisatie voor een landelijke doorlichtingscampagne onderbracht.Ga naar eindnoot15 | ||||||
Van bestedingsbeperking naar dereguleringLukte het na 1945 op preventief terrein nog wel om activiteiten onder de hoede van de rijksoverheid op te zetten, van een centralisering van de curatieve sector kwam weinig terecht. In diverse adviesorganen en in socialistische kring trachtte men wel tot landelijke afspraken te komen over bijvoorbeeld voorzieningen voor het toenemend aantal oudere en chronisch zieken of over het aantal bedden per duizend inwoners in een regio, maar voor zover ambtelijke en politieke regulering enige ingang vond, deed deze onder de bijzondere omstandigheden van de wederopbouw vooral dienst als een middel om de kosten te beheersen.Ga naar eindnoot16 In het kader van de Wederopbouwwet wees de minister van Wederopbouw en Volkshuisvesting bijvoorbeeld ieder jaar een bouwvolume voor ziekenhuizen toe aan de minister van Sociale Zaken, wat neerkwam op gemiddeld één tot twee procent van het totale bouwvolume in Nederland. Een departementale ziekenhuiscommissie moest in de jaren 1949-1958 oordelen over de bouwaanvragen van ziekenhuizen die een beroep deden op de zogenaamde Rijksfinancieringsregeling voor subsidies en leningen. Daarnaast volgde de regering, gesteund door nu eens de Ziekenfondsraad, dan weer de Sociaal-Economische Raad (SER), vanaf 1945 een strak prijs- en premiebeleid dat erop gericht was de verpleegprijs van de ziekenhuizen en de specialistentarieven laag te houden.Ga naar eindnoot17 Tegen het einde van de jaren vijftig had de regulering van de tarieven en van de ziekenhuisbouw evenwel haar langste tijd gehad. Steeds vaker werd geklaagd over de schaarste aan medische voorzieningen en over de relatieve achterstand in de medisch-wetenschappelijke ontwikkeling. Steeds nadrukkelijker klonken stemmen om de ziekenhuisbouw en de invoering van nieuwe medische onderzoeks- en behandelingsmethoden ruim baan te geven. Nadat vanaf 1957 het aantal door nieuwbouw gerealiseerde ziekenhuisbedden langzaam was gaan toenemen en vervolgens de PvdA uit de regering verdween, brak een nieuwe fase aan: vanaf 1959 voerden confessioneel-liberale kabinetten stap voor stap een liberalisering van de gezondheidszorg door. Er kwam een vrijer bouw- en prijsbeleid, dat dankzij grote politieke druk van de zijde van anti-centralistisch gestemde organisaties in de gezondheidszorg uitmondde in een aantal wettelijke regelingen die de regulering van de zorg grotendeels bij de ziekenhuizen, de specialisten en de ziekenfondsen zelf legden.Ga naar eindnoot18 De gevolgen van deze deregulering waren dramatisch: de totale kosten van de gezondheidszorg stegen explosief van 3,9% van het bruto nationaal product in 1958 naar 5,7% in 1968, terwijl de uitgaven van de rijksoverheid evenredig toenamen.Ga naar eindnoot19 Volgens Juffermans zagen de particuliere organisaties hun kans schoon om de in de jaren vijftig opgelopen achterstand in te halen. Eindelijk konden lang gekoesterde verlangens en keer op keer naar voren gebrachte wensen worden ingewilligd. Ziekenhuizen verrezen daar waar initiatieven werden ontplooid en kapitaal kon worden verkregen. Vrijeberoepsbeoefenaren vestigden zich op plaatsen waar het hun goeddunkte. Welgemeend hobbyisme, ambitieuze wetenschappelijke aspiraties, interconfessionele competitiedrang en lokaal chauvinisme gaven vaak de doorslag in het proces van besluitvorming. Juist in deze periode van expansie begon de laisser faire-politiek van de overheid zich te wreken, aldus Juffermans.Ga naar eindnoot20 De besluiten tot deregulering vielen bovendien op een zeer ongelukkig moment. De naoorlogse financiële reserves van de gezamenlijke ziekenfondsen waren in deze jaren tot nul gereduceerd als gevolg van de premiepolitiek in voorgaande jaren. Aangezien de expansie van de zorg met forse kostenstijgingen gepaard ging, werden de ziekenfondsen vanaf 1958 gedwongen de premies telkens te verhogen. De oververhitting van de gezondheidseconomie na 1960, die zich uitte in permanent oplopende premies en rijksinvesteringen en in toenemende fricties in de organisatie van de gezondheidszorg door gebrek aan samenhang, moest na enige tijd wel leiden tot wat een ‘structuurcrisis van de gezondheidszorg’ is genoemd.Ga naar eindnoot21 De toenemende publieke financiering gecombineerd met een minimum aan publieke controle werd in de jaren zeventig de belangrijkste bron van zorg voor zowel de oude voorstanders van het particulier initiatief als de sociaal-democratische stroming die met de ‘maakbare samenleving’ als uitgangspunt een hernieuwd pleidooi hield voor overheidsingrijpen in de gezondheidszorg. De reeks van overheidsmaatregelen die in reactie op de oververhitting van de gezondheidszorg de capaciteit en de kosten in de hand moesten houden, zou in de jaren 1974-1985 belangrijke structuurwijzigingen tot gevolg hebben. Tevens werd de rol van de rijksoverheid in de gezondheidszorg sterk vergroot, ten koste van de zeggenschap van de direct betrokkenen. De maatregelen zouden uiteindelijk echter geen oplossing bieden voor het chronische probleem dat sinds het begin van de jaren vijftig was ontstaan door de (technologische) expansie: een groeiende kloof tussen publieke middelen enerzijds en de kosten van de zorg anderzijds. Een bespreking van deze fase in de ontwikkeling van de gezondheidszorg, evenals die van de daaropvolgende periode met zijn nadruk op de ‘marktwerking’ in de gezondheidszorg, valt echter buiten het bestek van deze studie.Ga naar eindnoot22 Toen vanaf 1960 de expansie van de gezondheidszorg op gang kwam, bleek hoezeer de curatieve sector in de jaren vijftig onder de oppervlakte van bestedingsbeperking en prijspolitiek van karakter was veranderd. Veel ziekenhuizen hadden een economische reorganisatie doorgevoerd of hadden daar juist een begin mee gemaakt. Geconfronteerd met de vervanging van de armlas- | ||||||
[pagina 240]
| ||||||

In het kader van het Rijksvaccinatie-programma, waarmee in 1953 werd gestart, werden kinderen onder andere ingeent tegen difterie. Voorlichtingsposters wezen ouders op het belang van de menting.
tige patiënt door de ziekenfondspatiënt en de daling van het aantal zelf betalende patiënten, en ingeklemd tussen het strakke prijsbeleid van de overheid enerzijds en een groeiende patiëntenstroom anderzijds, geraakten steeds meer ziekenhuizen in financiële problemen. Vele, vooral confessionele ziekenhuizen werden gedwongen vreemd kapitaal aan te trekken door middel van bijvoorbeeld leningen bij institutionele beleggers. Tegelijkertijd verschoof het zwaartepunt van de interne kosten van het ziekenhuis naar de operatiekamer, de afdeling radiologie en de ziekenverpleging.Ga naar eindnoot23 Voeg daar nog bij dat de rijksoverheid - dat wil zeggen het Directoraat-Generaal van de Prijzen van Economische Zaken - vanaf 1945 steeds meer druk op de ziekenhuisdirecties uitoefende | ||||||
[pagina 241]
| ||||||

Visuele controle van ontwikkelde röntgenfoto's bij periodiek longonderzoek van het personeel van Staatsmijnen in 1952.
om professionele kostprijscalculaties in te voeren, en het wordt begrijpelijk dat een groot aantal ziekenhuizen in de jaren vijftig tot bedrijfsinterne reorganisaties overging. Veel ziekenhuizen kregen een centrale inkooporganisatie en een professionele dienst voor de bedrijfsadministratie, die in staat was om kostprijsberekeningen uit te voeren, regels voor standaardisering op te stellen en met nieuwe vormen van boekhouding te werken. Deze aanpassingen verliepen overigens niet zonder problemen: tot ver in de jaren zestig werden ziekenhuisbesturen geplaagd door interne twisten over de vraag welke leidinggevende bevoegdheden aan de geneesheer-directeur, de economisch directeur of het hoofd van de bedrijfsadministratie moesten worden toegekend. | ||||||
De Anglo-Amerikaanse geneeskundeEn de geneeskunde zelf, was daar vanaf 1960 inderdaad sprake van welgemeend hobbyisme en lokaal chauvinisme, zoals Juffermans heeft gesuggereerd, of was er meer aan de hand? Wanneer men de innovatieve activiteiten in de geneeskunde in de jaren vijftig nader bekijkt, dan blijken deze voor een belangrijk deel hun oorsprong te hebben in een fundamentele wending in de medisch-wetenschappelijke cultuur - een wending die erop neerkwam dat de Nederlandse geneeskunde zich na 1945 grotendeels op de Angelsaksische wereld was gaan richten. Al in de jaren twintig en dertig hadden diverse geneeskundigen erop gewezen dat de geneeskunde in de Verenigde Staten een stormachtige ontwikkeling doormaakte die wel met wat meer aandacht zou mogen worden gevolgd. De explosieve groei van de laboratoriumgeneeskunde, de talrijke innovaties in de chirurgie, maar ook de nieuwe vormen van organisatie van de ziekenhuispraktijk hebben verschillende Nederlandse artsen op studiereis in de Verenigde Staten met stomheid geslagen en althans ten dele doen beseffen dat de moderne geneeskunde aan de vooravond van een nieuw tijdperk stond. De Leidse hoogleraar in de farmacologie W. Storm van Leeuwen, bijvoorbeeld, keerde in 1920 diep onder de indruk terug van een bezoek aan het Rockefeller Institute in New York en enkele andere medische instellingen. In zijn verslag schreef hij met bewondering hoe laboratoria niet naast maar in de klinieken op een ‘business wijze’ functioneerden. De onderwijsfaciliteiten, de arbeidsdeling in de ziekenhuizen, de prominente rol van technici, de openheid en de vrije omgangsvormen deden ‘een Hollandsche pharmacoloog zeer scherp (voelen), hoe achterlijk de meeste universiteiten [in Nederland, EH] zijn’. Storm van Leeuwen was na zijn reis tot de toen nog ongebruikelijke conclusie gekomen dat ‘the study of biological sciences is no longer possible without consideration of the work of the Americans’.Ga naar eindnoot24 Enkele jaren later bestudeerde de Middelburgse chirurg D. Schoute het verschijnsel ‘medische staf’ in de Verenigde Staten, waarna hij de Middelburgse specialisten overhaalde om eveneens een stafoverleg in het plaatselijk ziekenhuis in te voeren. Tevens bracht hij een standaardisering van ziektegeschiedenissen tot stand en liet hij een verpleegster een cursus machineschrijven volgen. Zij kreeg een typemachine ter beschikking waarop zij op ‘Amerikaansche wijze’ operatieverslagen kon uitwerken.Ga naar eindnoot25 Deze en andere vormen van navolging van de Amerikaanse geneeskunde waren in het Interbellum nog betrekkelijk zeldzaam. In Nederland hield men zijn blik toen nog vooral op Duitsland | ||||||
[pagina 242]
| ||||||

Een ‘ijzeren long’ in het Academisch Ziekenhuis Groningen omstreeks 1955. Met het apparaat werd een kunstmatige ademhaling bereikt door afwisselend negatieve en positieve druk te veroorzaken in een stalen tank waarin het lichaam van de patiënt - uitgezonderd het hoofd - zich bevond. De eerste ijzeren long was in 1937 ontworpen door de Amerikaanse ingenieur voor openbare hygiëne P. Drinker. Het apparaat heeft tijdens de polio-epidemie in de jaren vijftig veel levens gered.
gericht. Vanaf de jaren veertig ging de Nederlandse geneeskunde zich echter vrijwel volledig op de Angelsaksische medische wereld oriënteren, ten dele doordat Nederlandse geneeskundigen na 1945 terugkeerden van een gedwongen verblijf in Engeland, ten dele doordat artsen op kosten van de regering studiereizen naar de Verenigde Staten konden maken.Ga naar eindnoot26 Het valt niet moeilijk in te zien waarom de Nederlandse artsen na 1945 de Amerikaanse en Engelse geneeskunde tot voorbeeld wilden nemen. Afgezien van de begrijpelijke afkeer van Duitse invloeden en het volledige bankroet van de Duitse geneeskunde in de naoorlogse jaren, lag de oriëntatie op Engeland en de Verenigde Staten vooral voor de hand omdat de Nederlandse geneeskunde na 1945 plotseling bekend raakte met een overweldigende hoeveelheid nieuwe, zogeheten ‘Anglo-Amerikaanse’ therapeutische middelen die in de jaren dertig en veertig waren ontwikkeld. In slechts enkele jaren tijd kreeg de Nederlandse arts de beschikking over verschillende antibiotica (nieuwe sulfapreparaten, penicilline, streptomycine), vitamine- en hormoonpreparaten en nieuwe ontstollingsmiddelen voor postoperatief gebruik (dicoumerol). Tegelijkertijd maakten chirurgen en ‘narcotiseurs’ kennis met volledig nieuwe anesthesiologische concepten en middelen die in de Amerikaanse en Engelse oorlogsgeneeskunde waren ontwikkeld. De nieuwe anesthesie had een prominente plaats gekregen in de operatiekamer, gebaseerd op technieken voor het controleren van de circulatie en respiratie, endotracheale narcose en het middel penthotal. Nieuwe bloedtransfusietechnieken, de flexibele gastroscoop, nieuwe vormen van hartonderzoek en elektrocardiogram- of ECG-registraties, biochemische onderzoeksmethoden en nieuwe, wederom in de oorlogsgeneeskunde vervolmaakte methoden van radiologisch massa-onderzoek - deze en nog vele andere innovaties deden de blik van de meeste artsen in Nederland haast als vanzelf op de Amerikaanse en Engelse geneeskunde richten. Een minstens zo belangrijke, maar meer geleidelijke verandering naar Engels-Amerikaans voorbeeld had betrekking op de medische praktijk in de ziekenhuizen. De laboratoriumgeneeskunde en het grote aantal nieuwe chirurgische ingrepen (hart- en hersenchirurgie bijvoorbeeld) hadden de ziekenhuisgeneeskunde op verschillende plaatsen in de Verenigde Staten en Engeland getransformeerd in een technologische praktijk met verreweg de meest geavanceerde diagnostische en therapeutische middelen ter wereld. Artsen op diverse plaatsen in Nederland beschouwden dit type geneeskunde dan ook als hun voorland.Ga naar eindnoot27 Waar tot dusverre in ziekenhuizen elke specialist of hoogleraar geheel zelfstandig zijn patiënten behandelde, deed nu het verschijnsel van interdisciplinaire samenwerking zijn intrede. Het woord ‘teamwork’ werd op veel plaatsen het nieuwe begrip dat stond voor technologische innovatie en verhoging van de therapeutische doelmatigheid. Zo ontstond in het St. Antoniusziekenhuis in Utrecht in 1942 het zogenaamde longstation of longteam op initiatief van de longarts en directeur van het Sanatorium Berg en Bosch W. Bronkhorst en de chirurg M.C.A. Klinkenbergh. Het team bestond behalve uit deze twee artsen uit een radioloog, een KNO-arts en een anesthesioloog. Uniek voor die dagen was de gezamenlijke patiëntenbespreking in het team, voorafgaand aan een eventueel chirurgisch ingrijpen. De werkwijze betekende een breuk met de Duits-Oostenrijkse chirurgische traditie van het hiërarchisch systeem waarin de belangrijkste chirurg altijd de eerste viool speelde. Na 1945 - toen bleek dat het interdisciplinaire organisatiemodel in de Verenigde Staten ook op andere terreinen van de geneeskunde gemeengoed was - werd in hetzelfde ziekenhuis een zogenaamd hartteam opgericht. Het hartteam, met de in Zweden opgeleide chirurg G. Brom en de in het Royal Air Force-ziekenhuis van Basingstoke opgeleide anesthesist H. de Swaan, verwierf in korte tijd landelijk grote bekendheid.Ga naar eindnoot28 Wetenschappelijk-klinische, thematische samenwerking, gepaard aan een verdere subspecialisering naar Amerikaans model, was ook in het Academisch Ziekenhuis in Leiden de doelstelling tijdens de periode van de wederopbouw. Onder leiding van de Leidse | ||||||
[pagina 243]
| ||||||
hoogleraar interne geneeskunde J. Mulder, die op uitnodiging van de Rockefeller Foundation enkele studiereizen naar de Verenigde Staten had gemaakt, verwierf de afdeling interne geneeskunde diverse subspecialismen, zoals de cardiologie, de gastro-enterologie en de endocrinologie.Ga naar eindnoot29 Aan het eind van de jaren vijftig zou bovendien op de afdeling radiologie een nieuw samenwerkingsverband totstandkomen tussen radiologen, verloskundigen en technici in de vorm van een resusteam, dat de diagnostiek en behandeling van het zogenaamde resusantagonisme systematisch ter hand nam. Min of meer toevallig zou hier in de tweede helft van de jaren zestig de eerste grondige studie naar het diagnostisch gebruik van de echografie in de verloskunde plaatsvinden (zie hoofdstuk 7). Een terrein waar de interdisciplinaire samenwerking en de Angelsaksische oriëntatie wel zeer sterk op de voorgrond kwamen te staan, was het toegepast technisch-wetenschappelijk onderzoek op het grensvlak van de geneeskunde en de experimentele natuurkunde. Het onderzoek en de apparatuurontwikkeling hadden betrekking op zulke uiteenlopende onderwerpen als de longmechanica, medische informatieverwerking en bijbehorende elektronica, radioactiviteit, hartdiagnostiek, zintuig- en neurofysiologie alsmede (ultra)geluidsonderzoek. Dit gevarieerde medisch-technisch gebied kende in Nederland reeds vóór de oorlog een bescheiden aantal vertegenwoordigers, zoals de in Delft in 1932 opgerichte Nederlandse Stichting Biofysica en de Utrechtse wis- en natuurkundige H.C. Burger, een broer van de in hoofdstuk 4 besproken Philipsarts G.C.E. Burger. Vanaf het einde van de jaren veertig verwierf de biofysica in Nederland een plaats aan verschillende medische faculteiten in de vorm van instituten voor medische fysica, terwijl in de jaren daarop in diverse ziekenhuizen instrumentatiediensten verrezen waar fysici, ingenieurs en medici niet alleen onderhoudswerkzaamheden verrichtten, maar ook het technisch onderzoek en de apparatuurontwikkeling ter hand namen. Aldus ontstond bijvoorbeeld, onder leiding van de Amsterdamse cardioloog D. Durrer, een programma voor geavanceerd technisch-cardiologisch onderzoek in het Wilhelminagasthuis. In samenwerking met de fysicustechnicus L.H. van der Tweel wist Durrer in de jaren vijftig en zestig onder het motto ‘if you don't have the brains yourself, hire them’ een breed samengesteld onderzoeksteam op het terrein van de elektrofysiologie van het hart, hartfalen en ‘hoogwaardige ECG's’ te formeren, dat nationaal en internationaal faam verwierf.Ga naar eindnoot30 In de jaren vijftig lijkt echter vooral de Gezondheidsorganisatie van de in 1930 opgerichte Nederlandse Organisatie voor Toegepast Natuurwetenschappelijk Onderzoek (TNO) een bijzondere rol te hebben gespeeld bij de verdere ontwikkeling van dit nieuwe interdisciplinaire vakgebied. Het historisch vrijwel ongedocumenteerde medisch-technisch onderzoek van TNO nam een aanvang in 1950 met het regeringsbesluit om naast de vier reeds bestaande deelorganisaties Nijverheid, Voeding, Landbouw en Rijksverdediging een
Sinds het einde van de jaren dertig vonden er hartoperaties plaats bij aangeboren afwijkingen en hartklepaandoeningen. Deze operaties werden op de tast (‘blind’) uitgevoerd. Er werd echter druk gezocht naar technieken die hartoperaties ‘à vu’ mogelijk maakten. In Utrecht startte een interdisciplinair onderzoeksteam met chirurgen van het St. Antoniusziekenhuis, drie instrumentmakers en de hoogleraar in de fysiologie J. Jongbloed na 1945 experimenten met een hart-longmachine die de hart- en longfuncties tijdens operaties kon overnemen, zodat het hart kon worden stilgelegd. In de Utrechtse (experimentele) machine van 1948 liet men het bloed langs een wand van een glazen buis stromen terwijl er zuurstof door die buis werd geleid.
Gezondheidsorganisatie in het leven te roepen.Ga naar eindnoot31 Wederom dienden de Amerikaanse geneeskunde en wetenschapspolitiek als voorbeeld: het besluit werd genomen in het besef dat Nederland op het gebied van geneeskundig en medisch-technisch onderzoek een grote achterstand ten opzichte van de Verenigde Staten had. TNO was in 1930 opgericht naar het voorbeeld van het Amerikaanse Department for Scientific and Industrial Research en de National Research Council in Groot-Brittannië (beide uit 1916); die gedachte volgend, benadrukte de eerdergenoemde Muntendam dat het voorbeeld van het Department of Health, Education and Welfare, dat grote sommen geld voor onderzoek aan universiteiten en onderzoeksinstituten beschikbaar had gesteld, navolging verdiende.Ga naar eindnoot32 De Gezondheidsorganisatie bestond aanvankelijk slechts uit een (al sinds 1941 werkende) groep Gezondheidstechniek in Delft en een Centraal proefdierenbedrijf in Zeist. Vanaf 1952 werd onder leiding van de voormalig inspecteur voor de volksgezondheid en Groningse hoogleraar antropogenetica A. Polman gestart met de opbouw van een medisch-fysische afdeling. De kern van deze afdeling bestond tot 1960 uit de zogenaamde groep-Bekkering, die onder leiding van de ingenieur D.H. Bekkering biofysisch onderzoek verrichtte in achtereenvolgens het Physisch Laboratorium van de Rijksverdedigingsorganisatie en het Laboratorium ‘Duinweg’ in Den Haag. In de Gezondheidsorganisatie vond het | ||||||
[pagina 244]
| ||||||
onderzoek zowel tegen betaling als voor eigen rekening plaats. Daarnaast verleende de organisatie subsidies aan klinische groepen voor experimenteel medisch-technisch onderzoek. Zo steunde TNO de zogenaamde experimentele chirurgie in Amsterdam en Groningen in de vorm van programma's voor de ontwikkeling van de hypothermie en de hart-longmachine - twee technieken die voor de kort tevoren ingevoerde hartchirurgie van belang waren.Ga naar eindnoot33 Aan het einde van de jaren vijftig werd het medisch-fysisch onderzoek verder uitgebreid. In 1959 kwam de werkgroep Hersenonderzoek tot stand, die zich onder leiding van de Utrechtse neuroloog W. Storm van Leeuwen op de verbetering van de elektro-encefalografie (EEG) ging richten.Ga naar eindnoot34 Een jaar later werd de medisch-fysische afdeling in een eigen laboratorium ondergebracht. Het laboratorium werd als Medisch-Fysisch Instituut (MFI) gevestigd op het terrein van het Academisch Ziekenhuis in Utrecht, met de uitdrukkelijke bedoeling nauw te gaan samenwerken met de afdeling Medische Fysica van de hoogleraar Burger en de klinische afdelingen van het ziekenhuis.Ga naar eindnoot35 Als belangrijke aandachtspunten in het onderzoek golden sindsdien naast het genoemde EEG-onderzoek de elektrocardiografie (in het bijzonder de zogenaamde vectorcardiografie), de fonocardiografie, de telemetrie en het ultrageluidsonderzoek. Het laatstgenoemde onderzoek zal in hoofdstuk 7 uitvoerig ter sprake komen. De Gezondheidsorganisatie van TNO heeft inderdaad veelvuldig samengewerkt met een groot aantal klinische afdelingen en onderzoeksinstituten, zoals de wetgever in 1950 voor ogen had gestaan.Ga naar eindnoot36 Daarmee lijkt de organisatie in belangrijke mate te hebben bijgedragen aan de opkomst van de interdisciplinaire biofysica in Nederland. Toch lijkt met name het onderzoek op het Medisch-Fysisch Instituut in Utrecht in de loop van de jaren zestig minder voorspoedig te zijn verlopen dan men had gehoopt. Het 26 personeelsleden tellende instituut slaagde er onder leiding van Bekkering niet in voldoende financiële middelen van derden te verwerven en zag zich na 1960 tevens geconfronteerd met een zeker wantrouwen of zelfs tegenwerking vanuit de academische wereld. Een bijzondere handicap was verder dat het MFI statutair verplicht was om een technische vinding altijd eerst aan een Nederlands bedrijf aan te bieden. Aangezien de belangrijkste Nederlandse medisch-technische bedrijven in de jaren zestig niet bijzonder toeschietelijk waren met het overnemen of in productie nemen van nieuw ontworpen apparatuur, belandden verschillende technische programma's op dood spoor. Deze omstandigheden hebben er mogelijk toe bijgedragen dat TNO op een aantal van zijn medisch-fysische kernactiviteiten na 1960 is voorbijgestreefd door onderzoeksgroepen die in beginsel op dezelfde interdisciplinaire wijze als TNO werkten, maar tegelijkertijd op een veel hechtere vorm van samenwerking met ziekenhuisklinieken konden rekenen. Illustratief in dit verband is dat het geavanceerde technisch-cardiologisch onderzoek in Nederland, dat op het Medisch-Fysisch Instituut zoveel belangstelling genoot, uiteindelijk vrijwel geheel buiten TNO om in de Nederlandse geneeskunde zijn plaats heeft gekregen. Het is wellicht een van de redenen geweest voor het besluit in 1982 om het Medisch-Fysisch Instituut te sluiten en vervolgens de Gezondheidsorganisatie te herstructureren. | ||||||
De radiologie in Nederland van 1945 tot 1970: intensiever en economischerIn het voorgaande is enkele keren vermeld dat de groei van de röntgendiagnostiek naast die van de laboratoriumdiagnostiek en de anesthesie de belangrijkste factor was in de toename van het aantal klinische handelingen per verpleegdag en naast de operatiekamer en de verpleegafdeling in de jaren vijftig de belangrijkste kostendrager voor ziekenhuizen was geworden. Onderzoekt men de ontwikkeling van de radiologie in Nederland na 1945 meer in detail, dan blijkt de röntgentechniek in de jaren vijftig inderdaad volledig in de Nederlandse geneeskunde te zijn ingeburgerd. Vrijwel alle ziekenhuizen in Nederland met meer dan honderd bedden beschikten kort na 1960 over een radiologische afdeling, terwijl ook in de helft van de kleinere ziekenhuizen röntgenapparatuur stond opgesteld.Ga naar eindnoot37 Deze bijna honderd procent landelijke dekking met röntgenfaciliteiten was niet het resultaat van een gericht nationaal beleid, maar - zoals met alle medische technieken het geval was - van een actief verwervingsbeleid sinds 1945 van vele afzonderlijke afdelingen in de ziekenhuizen. De röntgendiagnostiek werd, met andere woorden, in de jaren vijftig in de meeste gevallen beheerd en uitgevoerd door chirurgen, internisten, kinderartsen en neurologen. Ondanks alle inspanningen van Wertheim Salomonson en diens geestverwanten in de Nederlandse Vereniging voor Electrologie en Röntgenologie sinds 1901 om de röntgendiagnostiek en -therapie in één specialisme te concentreren, werden radiologen na 1945 nog in veel gevallen beschouwd als overbodig of hoogstens als medewerkers die het apparaat konden laten werken. In 1962 stond nog ruim 25% van de radiologische afdelingen in het land onder leiding van een niet-radiologisch specialist. De decentrale, ongereguleerde groei van de röntgendiagnostiek zou waarschijnlijk nog vele jaren hebben kunnen doorgaan als de röntgenpraktijk zelf niet onder invloed van technologische en economische ontwikkelingen was veranderd. In technisch opzicht was al in de jaren dertig een duidelijk verschil in rontgendiagnostische mogelijkheden ontstaan tussen academische en andere grote ziekenhuizen enerzijds en de middelgrote en kleine ziekenhuizen anderzijds. In de grote ziekenhuizen, waar röntgeninstituten en röntgentechnische laboratoria waren gevestigd, konden artsen met diverse typen röntgentoestellen tegelijkertijd werken en pasten zij veelvuldig röntgencontrastdiagnostiek toe. Bovendien was er dik- | ||||||
[pagina 245]
| ||||||
wijls ook radium beschikbaar, een stof die overigens nogal eens het persoonlijk eigendom van een arts was! Ook de neurologische en verloskundige afdelingen van deze ziekenhuizen beschikten sinds de jaren dertig over geavanceerde röntgenfaciliteiten. Na 1945 werd deze technologische voorsprong van de grote ziekenhuizen alleen maar groter. De in de jaren dertig mede door Ziedses des Plantes ontwikkelde planigrafie of tomografie, gebaseerd op het gebruik van een gelijktijdig bewegende röntgenbron en detector rond de patiënt, stelde medici vanaf 1950 in staat tot het maken van bijzonder scherpe beelden in één vlak; de techniek kwam vooral tot bloei bij de diagnostiek van de tuberculose vanaf het einde van de jaren veertig. Juist de tuberculose, met zijn wisselende infiltraten en cavernes, kon met de planigrafie in sanatoria, consultatiebureaus en ziekenhuizen nu goed worden onderzocht.Ga naar eindnoot38 In de jaren vijftig startte men in enkele grote ziekenhuizen met experimenten met de zogenaamde scintigrafie, waarbij met behulp van radio-isotopen en een detector beelden van bijvoorbeeld schildklier- en hersentumoren konden worden verkregen.Ga naar eindnoot39 Omstreeks 1960 begon men in diverse grote ziekenhuizen met gedetailleerd röntgenonderzoek van het hart, door - naar Amerikaans voorbeeld - een katheter direct in het hart of de kransslagaders te brengen en daardoor contrastvloeistof selectief in te spuiten. Parallel daaraan deed de cine-angiografie haar intrede, waarbij door gebruikmaking van beeldversterkers het uitgangsscherm kon worden gefilmd. Vervolgens werden in de eerste helft van de jaren zestig diverse röntgenafdelingen uitgebreid met hartkatheterisatiekamers.Ga naar eindnoot40 Ook in de minder grote ziekenhuizen was de röntgendiagnostiek echter al lang niet meer beperkt tot afwijkingen aan het skelet en de longen, of het lokaliseren van vreemde lichamen. Hoewel de meeste röntgenartsen tot de jaren zestig nog voornamelijk op zoek waren naar tuberculose in de longen, de nieren en het skelet, werkten velen van hen inmiddels ook met contrastmiddelen voor het maken van afbeeldingen van bijvoorbeeld afwijkingen van de maag, de darmen en de slokdarm. Veel ziekenhuizen kregen vanaf ongeveer 1955 bovendien de beschikking over nieuwe typen statieven, die het mogelijk maakten om de patiënt tijdens het röntgenonderzoek elke mogelijke houding tussen rechtopstaand en volledige kopstand te laten innemen.Ga naar eindnoot41 Een doorbraak in de schaalvergroting van de röntgendiagnostiek in het hele land volgde één jaar later met de introductie van de automatische ontwikkelmachines, zoals de door Eastman-Kodak geïntroduceerde X-Omat. Met deze automatische ontwikkelaar konden zeshonderd films per uur worden ontwikkeld. Deze intensivering en de toenemende complexiteit van de röntgendiagnostiek stelden uiteraard nieuwe eisen aan de arts die zelf over een röntgentoestel beschikte. De inmiddels klassieke röntgeninternist of -chirurg kon nog altijd nuttig werk doen, maar zoals de Nederlandse Vereniging voor Electrologie en Röntgenologie niet moe werd te benadrukken, zonder bijscholing of hulp van een gespecialiseerde radioloog kon hij de geavanceerde technieken in de jaren vijftig niet langer adequaat toepassen. Voor een ziekenhuis betekende de ontwikkeling dat men alleen door het aantrekken van een radioloog de radiodiagnostiek bij de tijd kon houden. De intensivering en schaalvergroting van de röntgendiagnostiek in ziekenhuizen had echter ook grote financiële gevolgen. De meeste ziekenhuizen zouden waarschijnlijk nog lange tijd hebben kunnen leven met de ermee gepaard gaande kostenstijgingen, indien deze rechtstreeks en uitsluitend op het landelijke niveau van de Ziekenfondsraad zouden zijn doorberekend. Dit laatste was echter niet het geval. Zoals eerder vermeld, hielden de door de rijksoverheid vastgestelde tarieven geen gelijke tred met de stijging van de kosten van de specialistische hulp en de ziekenhuisverpleging. Daardoor zagen ziekenhuisdirecties zich gedwongen om een economische rationalisering van de ziekenhuispraktijk en interne reorganisaties door te voeren. Ook de röntgenpraktijk in ziekenhuizen ontkwam niet aan deze bedrijfseconomische logica. Vanaf 1955 kwam in de ziekenhuizen een proces van centralisatie op gang, waarbij voortaan alle radiodiagnostiek ofwel in de afzonderlijke klinische afdelingen uitsluitend door een radioloog werd uitgevoerd, ofwel in één afdeling per ziekenhuis werd ondergebracht, die onder leiding van een radioloog kwam te staan. Waar voor de laatste oplossing werd gekozen, ging de reorganisatie gepaard met een rationalisering van de röntgenpraktijk zelf. De röntgenafdeling werd onderwerp van logistieke, architectonische en veiligheidsstudies, aan de hand waarvan ‘ziekenhuisdeskundigen’ bepaalden hoe een nieuwe röntgenafdeling moest worden gebouwd. In de studies werd de röntgenafdeling, onderverdeeld in afdelingen voor maximaal 6000, 12.000 en meer dan 12.000 foto's per jaar, een eigen bedrijf in het ziekenhuis, met een diagnostiekruimte, een donkere kamer, natte en droge bekijkruimten, een papkeuken, een spreekkamer, een magazijn, een fotokamer en een transformatorruimte. De kleedhokjes werden zodanig geplaatst dat de ‘gauw gegeneerde Nederlanders’ niet gedwongen zouden zijn om half ontkleed door vrij toegankelijke ruimten te lopen. Belangrijk was ook dat de nieuwbouw of de renovatie van röntgenafdelingen sinds het begin van de jaren vijftig steeds meer volgens de in 1937 opgestelde internationale richtlijnen voor de veiligheid plaatsvond (isolerende vloeren, lood in glas en muren, plaatsing van elektrische leidingen en schakelaars, kleur van de vertrekken, verlichting). Het streven naar een standaardisering van de röntgenafdeling werd vanaf 1955 gecompleteerd door capaciteitsstudies en tijdstudies, met als doel de explosieve groei van het aantal röntgenopnamen te kanaliseren en ook op nationaal niveau de röntgenpraktijk te rationaliseren.Ga naar eindnoot42 Het gehele reorganisatieproces is uiterst moeizaam verlopen en ging gepaard met soms pijnlijke conflicten tussen röntgenende specialisten, ziekenhuisdirecties en radiologen. Omstreeks 1970 stond nog altijd 15% van de radiodiagnostische afdelingen onder | ||||||
[pagina 246]
| ||||||
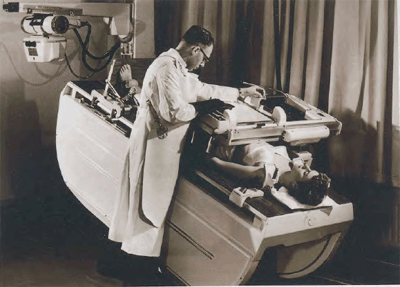
Een Philips Symmetrix-statief uit 1955. Met dit statief kon de patient horizontaal, verticaal en in volledige kopstand rontgenologisch worden onderzocht.
leiding van een niet-radiologisch specialist, terwijl ruim 90% van de radiotherapeutische afdelingen een radioloog als hoofd had.Ga naar eindnoot43 Uiteindelijk zou de centralisering van de radiologie pas in de jaren negentig voltooid zijn, toen de röntgenpraktijk in vrijwel alle ziekenhuizen in één radiologische afdeling was geconcentreerd.Ga naar eindnoot44 Niettemin kan men stellen dat de radiologie omstreeks 1970, met ruim driehonderd radiologen en een totaal aantal opnamen van ruim drie miljoen, zich definitief als een centraal specialisme in de geneeskunde had gevestigd. Daarmee was de situatie op het vlak van de organisatie van de röntgenpraktijk grotendeels gelijk geworden aan die in het buitenland.Ga naar eindnoot45 | ||||||
Een röntgencultuurOp grond van het verspreidingspatroon van de röntgenapparatuur en de groei van het röntgenonderzoek in ziekenhuizen, consultatiebureaus, scholen en bedrijven mag men aannemen dat de röntgentechniek en de röntgenfoto tussen 1930 en 1960 een bekend verschijnsel werden bij het grote publiek. Vooral na 1945 maakte een groot deel van de (gezonde) bevolking voor het eerst kennis met de röntgentechniek in het kader van de door de overheid georganiseerde doorlichtingscampagnes ter bestrijding van de tuberculose. De politieke en financiële voorwaarden voor een nationale röntgencampagne werden vervuld met de invoering van de eerder genoemde Wet op het Bevolkingsonderzoek in 1952, terwijl dankzij de Marshallhulp extra schermbeeldapparatuur kon worden aangekocht. De speciale, twee foto's per minuut leverende schermbeeldfotografie schiep de technische mogelijkheden voor radiologisch massa-onderzoek. Halverwege de jaren vijftig kreeg men de beschikking over verrijdbare röntgenapparaten en in 1959 volgde de introductie van de röntgenonderzoekswagens.Ga naar eindnoot46 Hoewel men na 1950 nog voor tal van technische problemen kwam te staan (zware apparatuur met veel storingen, soms moeizame aansluiting op het elektriciteitsnet), overheersten de voordelen van de schermbeeldfotografie, zoals de snelheid, de lagere stralingsdosis, het feit dat het maken van opnamen niet langer in een donkere kamer behoefde plaats te vinden en dat ontkleding van het bovenlichaam niet langer noodzakelijk was. Miljoenen Nederlandse burgers namen na 1950 aan de doorlichtingscampagnes deel door hun gang naar een consultatiebureau of ‘röntgen-autobus’ te maken en zich daar te laten doorlichten.Ga naar eindnoot47 In deze jaren werden duizenden brochures en krantjes verspreid en prezen voorlichtingsfilms in bedrijven, bioscopen en op scholen de röntgentechniek aan als het belangrijkste wapen in de strijd tegen de tuberculose. Zo ging de campagne in Amsterdam in 1951 van start op de Oostelijke en Westelijke eilanden onder de leus ‘voor allen, door allen’ en werd ze ondersteund door dagbladartikelen, geluidswagens, lezingen en exposities. Burgemeester en wethouders lieten zich demonstratief als eersten radiologisch onderzoeken en het dagblad de Waarheid berichtte dat een half miljoen Amsterdammers een rol zouden krijgen in een massafilm, waarbij de cameraman de spelers in hun eigen buurt kwam opzoeken.Ga naar eindnoot48 Na de inwerkingtreding van de Wet op het Bevolkingsonderzoek kreeg deze volksmobilisatie een nationaal karakter. Tot in de kleinste dorpen werden brochures verspreid en voorlichtingsavonden geor- | ||||||
[pagina 247]
| ||||||

F.H. Hoekstra (1931), radiotherapeut
Röntgen voor zweetvoeten Ik ben in 1961 begonnen als huisarts in Den Haag. De meest voorkomende kwalen waren de kleine ziektes waarvan ze in onze studententijd al zeiden: ‘denk erom: tachtig procent kun je geen diagnose op stellen’. Maar per jaar heb je ook mensen die kanker of hartkwalen krijgen en overlijden. In de jaren zestig kreeg ik te maken met een aantal nieuwe geneesmiddelen. Nieuwe psychiatrische middelen, de corticosteroïden en de belangrijkste van allemaal: de pil. De pil was iets gigantisch. Dat is een van de grootste maatschappelijke omwentelingen in de afgelopen eeuw geweest. Die veranderde de hele houding van mensen tegenover het leven. Het instrumentarium dat ik gebruikte, zoals de bloeddrukmeter, de weegschaal, de thermometer, de stethoscoop en de spatel, is niet veranderd. Het enige dat erbij kwam, was de telefoonbeantwoorder. Begin jaren zeventig gingen vrouwen voor hun bevalling steeds vaker naar de vroedvrouw of naar de gynaecoloog. Ik raakte mijn handigheid kwijt en vond het in 1975 niet meer verantwoord om bevallingen te blijven doen. Maar ik miste die bevallingen enorm. Ik droom er nog steeds wel eetts van. Ik zocht een nieuwe uitdaging en zodoende ben ik radiotherapeut geworden. Toen men rond 1920 begon met het behandelen van mensen met röntgenstralen, werd bestraling ook gebruikt voor lastige eczemen en zweetvoeten. Er zijn zelfs kinderen met luizen bestraald. Men had niet in de gaten dat diezelfde mensen twintig jaar later stierven aan leukemie. Ik heb me voornamelijk beziggehouden met uitwendige bestralingen. Op dat punt is de techniek gigantisch vooruitgegaan. Toen ik in 1976 begon, kwam de lineaire versneller net op, maar we werkten ook nog met kobalt en met het standaard oude röntgentoestel, de zogenaamde orthovolt. De bundel stralen van de orthovolt drong niet zo sterk in het lichaam door en dus moest je vanuit verschillende richtingen bestralen om tot een juiste dosisverdeling te komen. Daardoor ging relatief veel omgevingsgebied rondom de tumor ook kapot. Behalve dat de stralingsapparatuur steeds sterker en preciezer werd, zijn er ook aan de diagnostische kant enorme vooruitgangen geboekt. In de jaren tachtig krijg je de CT-scan en later de MRI. Tegelijkertijd heeft de automatisering voor betere behandelplannen gezorgd. In 1976 kwamen er berekeningen uit de planningscomputer waar we nu hard om zouden lachen. Verder wordt een patiënt de laatste vijftien jaar multidisciplinair behandeld. Samen met de internist, de chirurg en de radiotherapeut wordt een patiënt iedere week even besproken. Ook per regio spreken specialisten elkaar regelmatig over hun patiënten en over de laatste ontwikkelingen in de literatuur. Dat is een geweldige winst. We kunnen nu absoluut veel mooier bestralen dan in 1976, maar ik durf niet te zeggen dat we ook beter kunnen genezen. Tegen de biologische kracht van het kankerproces kunnen we nog steeds weinig doen. Waar we naar toe willen is: iemand komt met een tumor, hapje eruit nemen, kweken, zijn biologische eigenschappen bekijken en dan precies weten hoe snel hij gaat, hoe hij denkt en wat hij voor een streken heeft zodat we exact weten hoe we hem moeten behandelen. Dat is de toekomst... misschien. | ||||||
[pagina 248]
| ||||||

Een röntgenbestralingstoestel op het Groningse Röntgeninstituut omstreeks 1950. Op de achtergrond is een deel van een cascadegenerator (voor 400 kV) zichtbaar. Met het bestralingstoestel, waarvan Philips er slechts één heeft gebouwd, werd een hogere spanning bereikt dan de tot dusverre gebruikelijke 180-200 kV. Bij spanningen hoger dan 250 kV waren er echter veel problemen. De door A. Bouwers in de jaren 1935-1940 ontworpen cascadegenerator stond ook in het Antonie van Leeuwenhoekziekenhuis in Amsterdam opgesteld en kon in principe een spanning van 1000 kV opwekken.
ganiseerd, terwijl de plaatselijke dagbladen regelmatig overzichten van de campagneresultaten publiceerden, met vermelding van de aantallen gefotografeerden, weigeraars en gevallen van actieve tuberculose. Om het lokale succes van de campagne verder te vergroten, plaatsten dagbladen oproepen aan autobezitters om hun auto een uurtje ter beschikking te stellen voor het vervoer van ‘ouden van dagen, aanstaande moeders en invaliden’. De sfeer waarin de campagne plaatsvond, was er een van wederopbouw, van gemeenschappelijk volksverzet tegen de tuberculose. Zo kan men in het plaatselijke dagblad van Doetinchem in 1952 lezen dat ‘men door de eeuwen heen uit Doetinchem, de Spanjaarden, de Fransen en de Duitsers (heeft) verdreven en dat de tuberculose nu ook een vijand (is)’. ‘Laten wij deze nu verdrijven... dit zal de welvaart van de stad ten goede komen. Dus heel Doetinchem gaat naar de Stima [Stichting massa-onderzoek, EH] heen, wegblijvers zijn er straks geen. Want Doetinchem en Stima zijn één.’Ga naar eindnoot49 De tuberculose-doorlichtingscampagnes zullen de houding van de Nederlandse bevolking ten aanzien van de röntgentechniek en de medische techniek in het algemeen zonder twijfel hebben gevormd. Wellicht zal bij velen zelfs de indruk zijn ontstaan dat het röntgenbeeld als een cruciale verworvenheid van de medische vooruitgang moest worden beschouwd. Er is echter weinig bekend over de invloed van de röntgenbeelden op de Nederlandse cultuur in de jaren vijftig. B.H. Kevies meent voor de Verenigde Staten dat de verspreiding van de röntgentechniek gepaard is gegaan met een ingrijpende verandering in de lichaamscultuur, waarbij ook de film, de schilderkunst en de literatuur ruim gebruik gingen maken van het nieuwe, door de röntgentechniek geschapen transparante lichaam. In de Amerikaanse cultuur van de jaren dertig was ‘the transparancy of the body’ de gewoonste zaak van de wereld geworden, aldus Kevles.Ga naar eindnoot50 Ook L. Cartwright heeft in een analyse van de röntgencultuur in de Verenigde Staten erop gewezen dat de massale verspreiding van röntgenafbeeldingen onder zowel geneeskundigen als de bevolking de visualisering van het menselijk lichaam in de cultuur radicaal heeft veranderd. Vóór 1920 was het inwendige van het lichaam nog iets dat men slechts behoedzaam en met schroom openstelde voor buitenstaanders. Angst voor ‘voyeurs’ - het bespieden van het vrouwelijk skelet! - was nog een geliefd thema in de populaire cultuur. In de jaren 1930-1960 werd het soms gedetailleerd afgebeelde inwendige van het levende lichaam voor iedereen zichtbaar en een publiek, cultureel bezit, waarmee men zich zonder schaamte wilde (laten) vergelijken. Eerst was het de film en vervolgens de televisie in de jaren vijftig die het publiek hielpen vertrouwd te raken met het ‘onthullings-proces’ dat door de röntgenmachines was mogelijk gemaakt. Het gevisualiseerde inwendige van het levende lichaam - het skelet, de organen, de bloedvaten - kwam door de popularisering van het röntgenbeeld aan de basis te liggen van zowel de medische als | ||||||
[pagina 249]
| ||||||

Couveuses voor pasgeborenen zijn sinds de negentiende eeuw in de verloskunde in gebruik geweest, maar bleven tot in de jaren vijftig van de twintigste eeuw een marginaal verschijnsel. Door een groeiende aandacht voor (de sterfte van) premature pasgeborenen in de jaren vijftig en zestig en technologische vernieuwingen nam de belangstelling van verloskundigen en kinderartsen voor de couveuse sterk toe. Door toedoen van kinderartsen (neonatologen) verschenen in de jaren zeventig neonatale intensive-care-units: een technisch geavanceerde en arbeidsintensieve aanvulling op de ziekenhuisverpleging, die de zieke pasgeborene een zorgvuldig gereguleerde omgeving kon bieden. Deze aanpak heeft de sterfte als gevolg van een te laag geboortegewicht na 1970 spectaculair doen afnemen, maar vormde tevens het begin van (ethische) discussies over de ‘grenzen van de geneeskunde’.
de publieke percepties van leven, gezondheid en lichaam.Ga naar eindnoot51 Het is niet waarschijnlijk dat dergelijke culturele veranderingen in Nederland eveneens zo vroeg en zo abrupt zijn verlopen. De Amerikaanse ‘röntgencultuur’ was het gevolg van de plotselinge en massale verspreiding van de röntgentechniek gedurende en na de Eerste Wereldoorlog. In Nederland verliep de verspreiding van de röntgentechniek daarentegen geleidelijker en kreeg de productie van röntgenfoto's pas in de loop van de jaren dertig enige omvang van betekenis. Het is evenwel aannemelijk dat in ieder geval na 1950 ook in Nederland de ‘transparantie van het lichaam’ cultureel gemeengoed is geworden. Over de wijze waarop deze cultuurverandering zich in Nederland heeft voltrokken, is weinig bekend. Er bestaan slechts aanwijzingen dat de bereidheid van de (gezonde) Nederlandse burger om zijn inwendige te laten fotograferen en beoordelen althans ten dele via het overwinnen van schaamte tot stand is gekomen. Een onderwerping aan het algemeen belang en het ontstaan van een nieuw risicobesef waren daarbij behulpzaam. De eerder vermelde Amsterdamse doorlichtingscampagne, bijvoorbeeld, toont dat in Nederland schaamte een niet onbelangrijke rol heeft gespeeld bij burgers die niet aan het bevolkingsonderzoek wensten deel te nemen (30% van de opgeroepenen gaf in de jaren vijftig geen gehoor aan de oproep). Deze schroom om zich ‘bloot te geven’ werd nu en dan in kranten becommentarieerd: ‘Het is duidelijk’, schrijft de Volkskrant in januari 1952, ‘dat er velen zijn, die het uiterst onaangenaam vinden dat anderen, buurtgenoten en vreemden, op deze manier kennis krijgen van uiteraard zeer persoonlijke en intieme familie-aangelegenheden.’ Tegenover de schroom om zich bloot te geven plaatsten politici en medici telkens weer verantwoordelijkheidszin en de dreiging dat men het risico liep ziek te zijn zonder het te weten. Sommige tuberculoseartsen die bezorgd waren over het groeiend aantal weigeraars of wegblijvers halverwege de jaren vijftig, schroomden niet te spreken over zich ‘asociaal gedragende tuberculosepatiënten’ voor wie een speciaal, eventueel politioneel beleid zou moeten worden ontworpen.Ga naar eindnoot52 De geneesheer-directeur D.P. van Kammen van het Sanatorium Weizigt doceerde bijvoorbeeld in 1955 in het Dordrechts Nieuwsblad dat ‘iemand die er uiterlijk volkomen gezond uitziet en zich ook zo voelt, toch lijdend kan zijn aan een besmettelijke longziekte, waardoor hij zowel voor zichzelf als voor zijn omgeving een ernstig gevaar vormt’. De mogelijkheden van de techniek konden slechts worden benut onder voorwaarde dat ‘een ieder, wanneer hij een oproep krijgt om voor het toestel te verschijnen, hieraan gevolg geeft. Wanneer iemand zich aan het onderzoek onttrekt, laadt men een grote verantwoordelijkheid op zich en geeft er blijk van over weinig gemeenschapszin te beschikken.’Ga naar eindnoot53 Door het röntgenonderzoek kon iedereen dus zijn deel bijdragen aan de verbetering van de volksgezondheid, maar ook het enige juiste doen tegen de kans op tuberculose die iedere persoon afzonderlijk nu eenmaal liep. De assimilatie van de röntgentechniek in het sociale leven van alledag ging, met andere woorden, gepaard met een verandering in de ziektecultuur: tegelijk met de plaatsing van het mobiele röntgentoestel in het parochiehuis, het school- of het wijkgebouw veranderde de persoonlijke zorg voor gezondheid van een privé-zaak in een publieke zaak en werd gezonde mensen geleerd rekening te houden met de kans dat zij ziek waren.
E.S. Houwaart |
|

